Imageries sinusiennes
France | 14 juin 2017
Principes, techniques, résultats normaux et variantes
Dents et sinus
Découvrez un extrait de l’ouvrage Dents et Sinus: Rapport 2017 de la Société française d’ORL et de chirurgie cervico-facialeopens in new tab/window.
Les pathologies inflammatoires rhinosinusiennes sont le principal motif d’exploration en imagerie des sinus de la face. La tomodensitométrie (TDM) est l’examen de première intention, à réaliser à distance de l’épisode aigu. Elle va permettre une étude anatomique complète, préciser les variantes anatomiques à risque, potentielles sources de complications peropératoires. Elle doit pouvoir être utilisée dans un système de chirurgie assistée par sinusonavigation. L’imagerie par résonance magnétique (IRM) est complémentaire de la TDM pour l’exploration de processus tumoraux bénins ou malins des cavités nasosinusiennes. La TDM privilégie la résolution spatiale ce qui va permettre une analyse fine des parois osseuses à la recherche de processus ostéolytiques. L’IRM privilégie la résolution en contraste donc l’analyse tissulaire des lésions. Elle permet de distinguer la part inflammatoire réactionnelle à la tumeur, de la portion tumorale. Elle présente une meilleure sensibilité pour l’évaluation des extensions tumorales en particulier orbitaires ou à la base du crâne.
Techniques
TDM
Le patient est positionné en décubitus dorsal. L’examen débute par un mode radiographique de profil ou de face avec positionnement des coupes axiales parallèles à l’arcade maxillaire. Le volume d’acquisition doit englober la totalité des cavités nasosinusiennes et l’arcade dentomaxillaire. Paramètres d’acquisition : le champ de vue est compris entre15 et 25 cm, on privilégiera un champ de vue (FOV, pour field of view) à 25 cm pour la sinusonavigation. La dosimétrie utilise un protocole low dose soit 100–120 KV, 20–50 mAs. L’épaisseur de coupes est inframillimétrique et les coupes sont chevauchées. Les reconstructions utilisent un filtre dur et des fenêtres osseuses (200/400/1400–2 000 UH) ainsi qu’un filtre tissu mou et des fenêtres tissulaires (50-400 UH). On réalisera des reconstructions MPR (pour multiplanar reconstruction) dans les trois plans de l’espace :
axiales : parallèles au palais osseux ;
frontales : perpendiculaires au palais osseux ;
sagittales : dans le grand axe de l’ethmoïde ;
éventuellement curvilignes le long de l’arcade maxillaire s’il existe un foyer infectieux apicodentaire.
Cone beam (CBCT)
Il s’agit d’une tomographie volumique à faisceau conique. L’image est comparable à une radioscopie numérisée. Les données numériques sont traitées par des algorithmes de reconstruction volumique qui fournissent des reconstructions bi et tridimensionnelles. Les résultats des études montrent que la dose délivrée par les appareils CBCT est 1,5 à 12 fois inférieure à celle délivrée par le scanner. Avec un même appareil, les doses peuvent varier selon le volume exploré et les paramètres techniques retenus.
IRM
Le patient est positionné en décubitus dorsal dans une antenne tête. Les séquences en spin echo sont à privilégier en raison des artefacts d’origine dentaire souvent présents. On utilise des séquences en pondération T1 et T2 pour l’évaluation du contenu sinusien. Une injection intraveineuse de produit de contraste à base de chélates de gadolinium est systématiquement réalisée. La saturation du signal de la graisse après injection est recommandée pour évaluer l’extension tumorale intraorbitaire ou périneurale. Une séquence volumique T1 après injection complétera l’examen s’il existe une extension intracrânienne. On rajoutera également une séquence T2 (STIR ou fat sat) et T1 après injection sur la région cervicale pour l’exploration ganglionnaire.
Résultats normaux
Généralités
Il existe une grande variabilité anatomique des sinus de la face. Le développement des cavités sinusiennes est variable en fonction de l’âge :
les cellules ethmoïdales sont présentes à la naissance et aérées pour les cellules ethmoïdales antérieures et moyennes ;
les sinus maxillaires sont présents à la naissance de petite taille avec un ostium large et vont s’élargir progressivement au cours de la croissance ;
le sinus sphénoïdal commence à se pneumatiser dès l’âge de six mois, d’avant en arrière et sera visible en TDM dès l’âge de deux ans ;
les sinus frontaux : la pneumatisation débute vers l’âge de deux ans et les sinus frontaux sont visibles, souvent asymétriques, dès l’âge de six ans.
Anatomie fonctionnelle
Les cavités nasosinusiennes sont divisées en deux unités fonctionnelles par l’insertion de la lame basale du cornet moyen :
unité antérieure qui comprend les sinus maxillaires, frontaux et le complexe ethmoïdal antérieur avec les cellules de l’agger nasi et les cellules de la bulle. Le drainage va se faire par le biais du méat moyen ;
unité postérieure qui comprend le complexe sphénoethmoïdal postérieur. Le drainage se fait par le biais du méat supérieur.
Radioanatomie
Sinus maxillaire
Il réalise une vaste cavité creusant l’os maxillaire (figure 4.3). Le cornet inférieur divise la face mésiale en deux segments : supérieur (répondant au méat moyen) et inférieur (où s’ouvre le canal lacrymonasal). On retrouve le foramen infraorbitaire (passage du nerf infraorbitaire branche du V2) dans la paroi supérieure du sinus maxillaire.
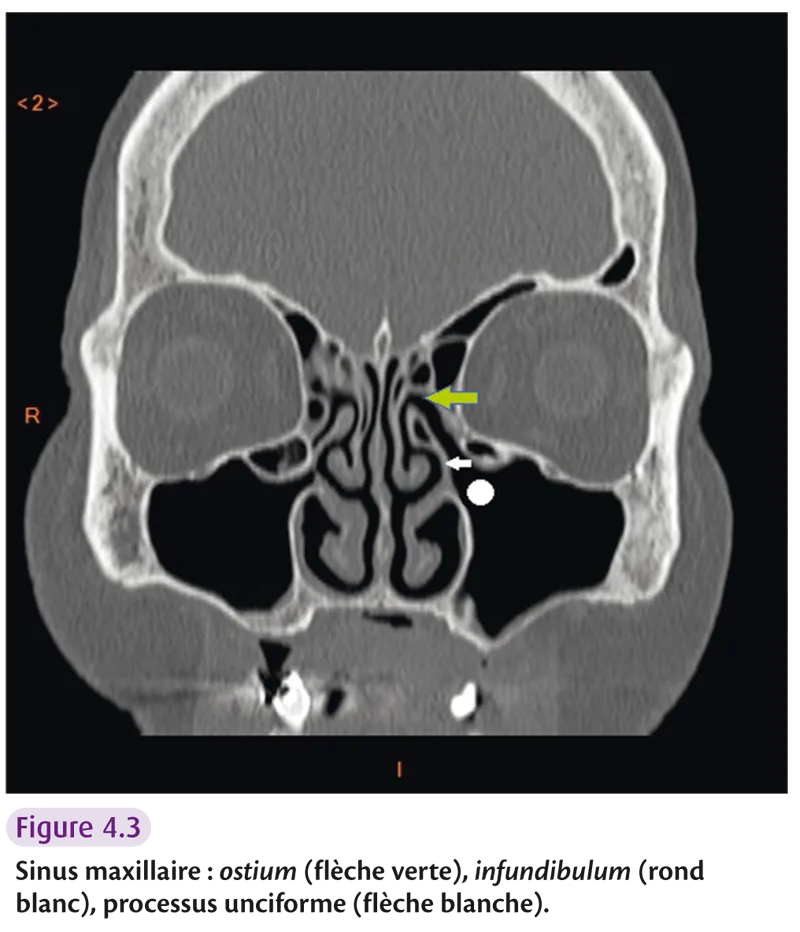
Fig 4.3
Labyrinthe ethmoïdal
Il est formé de nombreuses cellules, impair et médian (figure 4.4).
Il est constitué par :
une lame verticale et médiane (lame perpendiculaire) qui constitue l’apophyse crista galli en haut et les {2/3} du septum nasal en bas ;
une lame horizontale (lame criblée), orifices de passage des tractus olfactifs ;
deux masses latérales appendues aux bords latéraux de la lame horizontale.
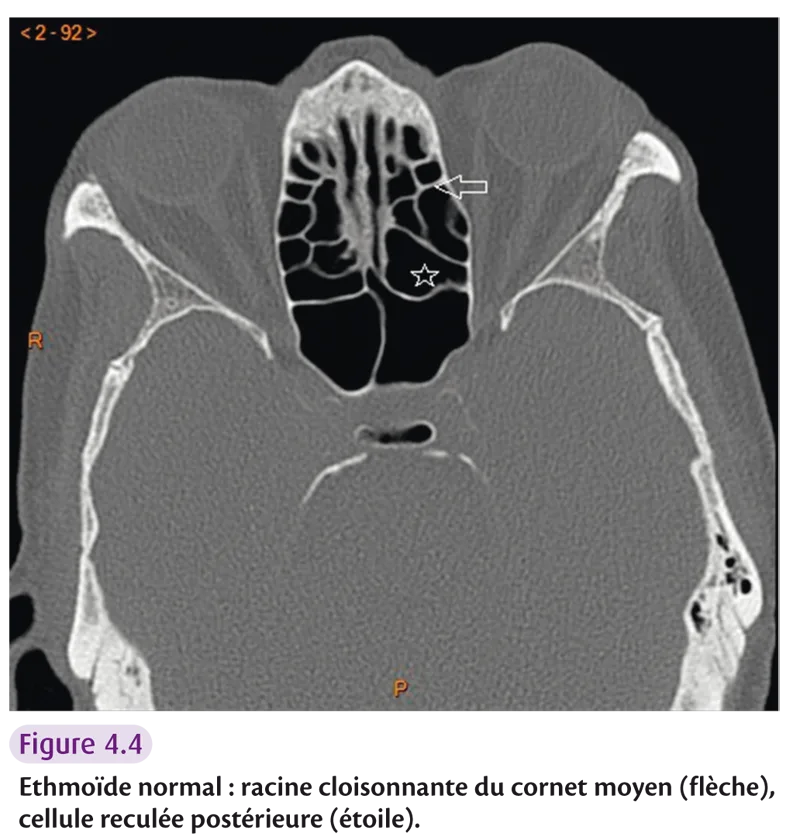
Fig 4.4
Il est divisé en groupe prébullaire (agger nasi) et groupe bullaire. La racine cloisonnante du cornet moyen délimite le groupe postérieur. Les cellules les plus postérieures correspondent aux cellules d’Onodi ou cellules reculées postérieures.
Sinus sphénoïdal
C’est un os impair et médian qui entre dans la constitution de la base du crâne. Chaque sinus s’ouvre par l’ostium sphénoïdal dans la cavité nasale dans un récessus appelé « récessus ethmoïdosphénoïdal ».
Sinus frontal
Ce sont des cavités creusées dans l’écaille frontale. Chaque sinus communique avec les fosses nasales par les canaux nasofrontaux et s’ouvre dans le méat moyen. Les cellules de l’agger nasise repèrent sur les coupes coronales en avant de la racine verticale des cornets moyens. Kuhn divise le système cellulaire fronto-ethmoïdal en six groupes : cellules de l’agger nasi, cellules supraorbitaires, cellules frontales, cellules de la bulle frontale, cellules suprabullaires et cellules de la cloison interseptale du sinus frontal.
Les cellules frontales sont divisées en quatre sous types :
le type K1 : cellule unique au-dessus du système cellulaire de l’agger nasi ;
le type K2 : cellules multiples au-dessus de l’agger nasi ;
le type K3 : une cellule de l’agger nasi avec extension dans le sinus frontal ;
le type K4 : une cellule isolée située complètement dans le sinus frontal.
Les cellules K1 et K2 sont généralement plus faciles à disséquer par voie endonasale que les cellules K3 ou K4, qui peuvent s’étendre très haut dans la cavité sinusienne.
Autres repères radiologiques
L’anatomie radiologique comprend les trois cornets (inférieur, moyen et supérieur) et le vomer, os impair et médian participant à la constitution du septum nasal. Deux gouttières sont également décrites : l’infundibulum, extension supéro-interne de l’ostium du sinus maxillaire et le canal nasofrontal (figure 4.5). Ces gouttières s’ouvrent dans la gouttière uncibullaire (hiatus semi-lunaire) et rejoignent la gouttière rétrobullaire (sinus lateralis).
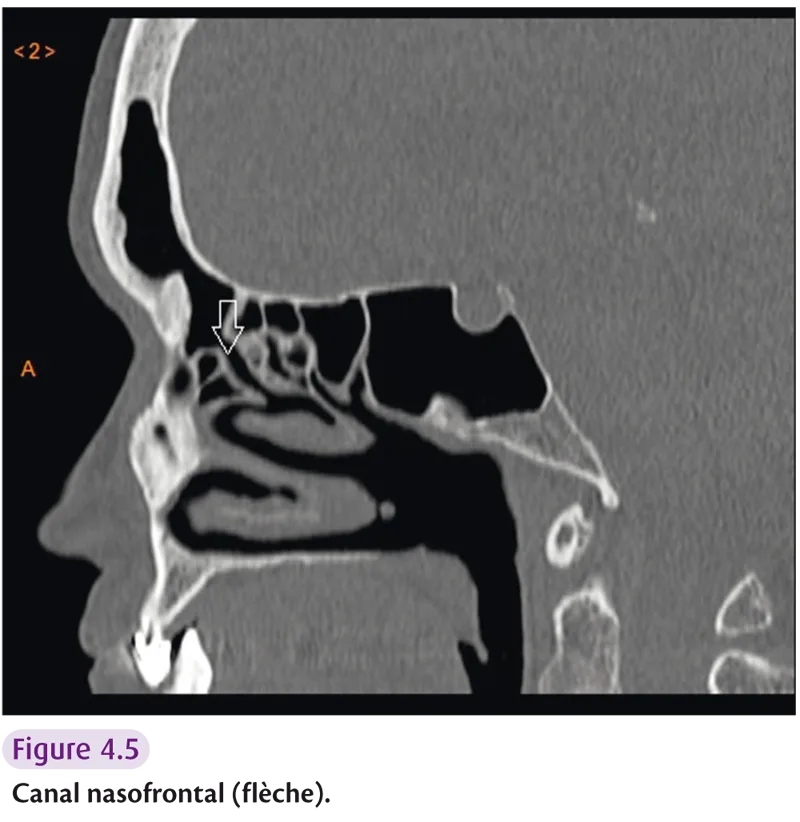
Fig 4.5
Variantes anatomiques des sinus
Variantes à risque de confinement
Par rétrécissement de l’infundibulum : – cellule ethmoïdomaxillaire ou cellule de Haller ; – concha bullosa : pneumatisation du cornet moyen par l’extension de cellules ethmoïdales antérieures ou postérieures ; – inversion de la convexité du cornet moyen ; – hypertrophie de la bulle ethmoïdale ; – pneumatisation du processus unciforme ; – déviation du septum nasal.
Pneumatisation excessive des cellules de l’agger nasi avec retentissement sur le drainage du sinus frontal.
Variantes à risque chirurgical
Risque hémorragique : – procidence de la carotide interne (figure 4.6) ; – insertion d’une cloison du sinus sphénoïdal sur le canal carotidien ; – trajet intra-ethmoïdal de l’artère ethmoïdale antérieure.
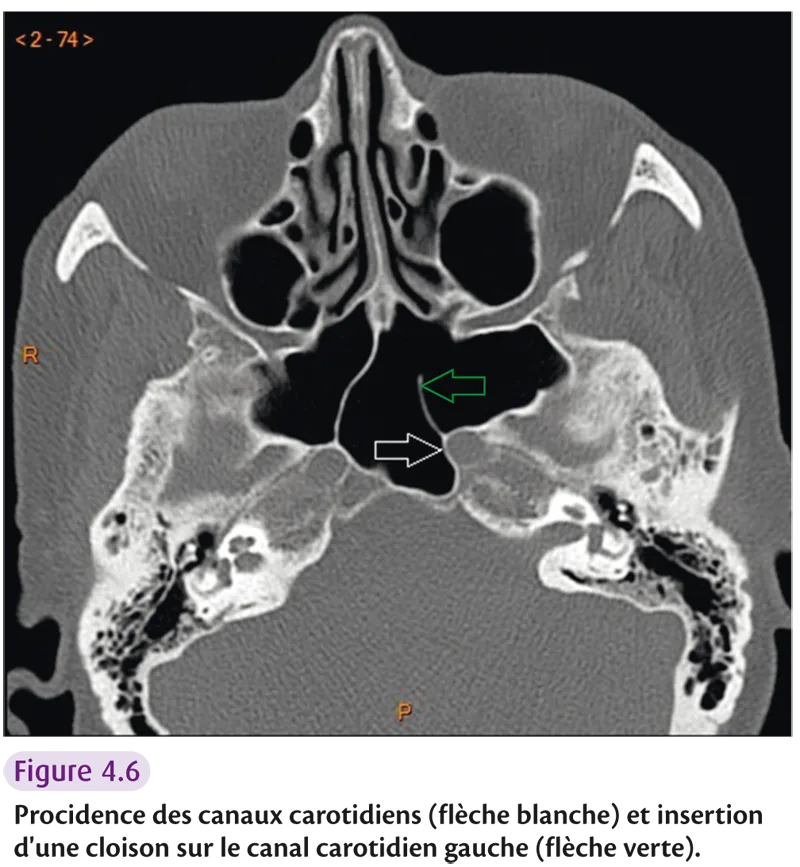
Fig 4.6
Risque de plaie orbitaire : – déhiscence de la lame orbitaire (figure 4.7) ; – hypoplasie du sinus maxillaire ; – processus unciné atélectasique.
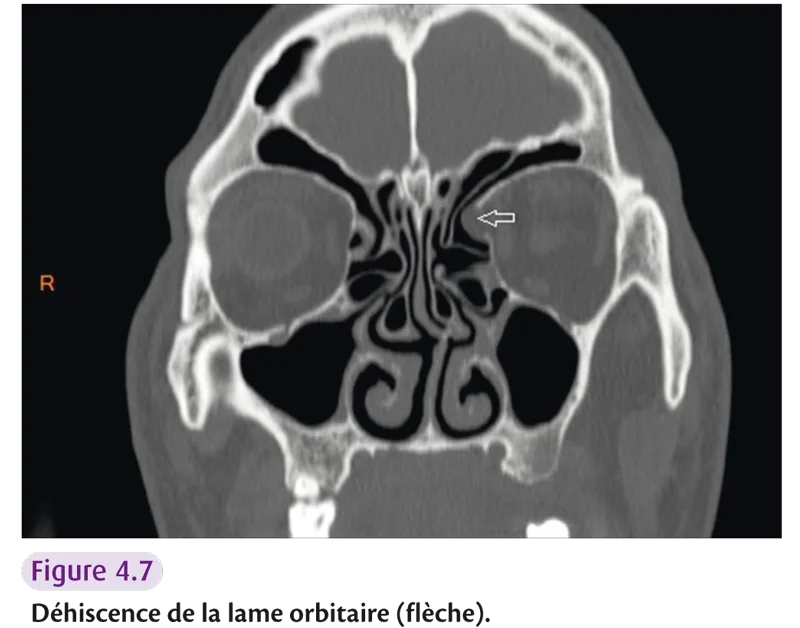
Fig 4.7
Risque de plaie du nerf optique : – procidence du canal optique ; – hyper-pneumatisation de la cellule d’Onodi ; – pneumatisation de l’apophyse clinoïde antérieure.
Risque de brèche ostéodurale : – déhiscence du toit de l’ethmoïde ; – asymétrie du toit de l’ethmoïde > 2 mm ; – insertion du processus unciné sur le cornet moyen; – déhiscence osseuse de la base du crâne avec méningoencéphalocèle (figure 4.8).
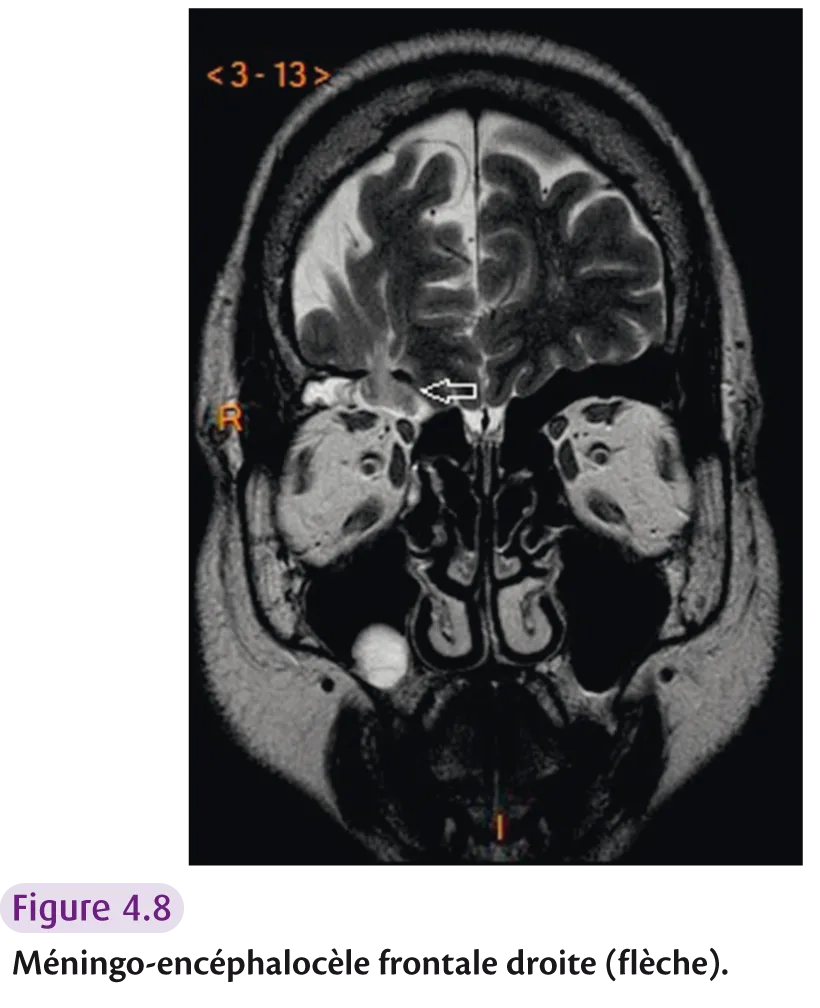
Fig 4.8
Farida Benoudiba, service de neuroradiologie, hôpital universitaire de Bicêtre, Université Paris-Sud, Le Kremlin-Bicêtre.
Références [1] Brook I. Sinusitis of odontogenic origin. Otolaryngol Head Neck Surg 2006 ; 135(3) : 349–55. [2] Mehra P, Jeong D. Maxillary sinusitis of odontogenic origin. Curr Allergy Asthma Rep 2009 ; 9 : 238–43. [3] Arias-Irimia O, Barona-Dorado C, Santos-Marino JA, et al. Metaanalysis of the etiology of odontogenic maxillary sinusitis. Med Oral Patol Oral Cir Bucal 2010 ; 15 : 70–3. [4] Longhini AB, Branstetter BF, Ferguson BJ. Otolaryngologists’ perceptions of odontogenic maxillary sinusitis. Laryngoscope 2012 ; 122(9) : 1910–4. [5] Longhini AB, Branstetter BF, Ferguson BJ. Unrecognized odontogenic maxillary sinusitis : a cause of endoscopic sinus surgery failure. Am J of RhinolAllergy 2010 ; 24(4) : 296–300. [6] Wang KL, Nichols BG, Poetker DM, et al. Odontogenic sinusitis : a case series studying diagnosis and management. Int Forum Allergy and Rhinol 2015 ; 5(7) : 597–601. [7] Longhini AB, Ferguson BJ. Clinical aspects of odontogenic maxillary sinusitis : a case series. IntForum Allergy and Rhinol 2011 ; 1(5) : 409–15. [8] Patel NA, Ferguson BJ. Odontogenic sinusitis : an ancient but underappreciated cause of maxillary sinusitis. Curr Opin Otolaryngol Head Neck Surg 2012 ; 20(1) : 24–8. [9] Lee KC, Lee SJ. Clinical features and treatments of odontogenic sinusitis. Yonsei Med J 2010 ; 51(6) : 932–7. [10] Crovetto-Martinez R, Martin-Arregui FJ, Zabala-Lopez-de- Maturane A, et al. Crovetto-de la Torre MA. Frequency of the odontogenic maxillary sinusitis extended to the anterior ethmoid sinus and response to surgical treatment. Med Oral Patol Oral CirBucal 2014 ; 19(4) : E409–13. [11] Jankowski R. Du dysfonctionnement naso-sinusien chronique au dysfonctionnement ostio-méatal. Boulogne : Société française d’oto-rhino-laryngologie et de chirurgie de la face et du cou ; 2006. [12] Nguyen DT, Rumeau C, Felix-Ravelo M, et al. Evaluation des symptômes nasosinusiens par l’auto-questionnaire Dynachron : faut-il le remplir avant ou après la consultation ? Eur Ann Otorhinolaryngol Head Neck Dis. 2016 [sous presse]. [13] Nguyen DT, Guillemin F, Arous F, et al. Assessment of quality-of-life outcomes after surgery for nasal polyposis with the DyNaChron questionnaire. Eur Arch Otorhinolaryngol 2015 ; 272(2) : 367–75. [14] Naha L, Nadour K, Hemmaoui B, et al. Sinusite aspergillaire d’origine dentaire dans sa forme pseudo-tumorale. J Myc Méd 2014 ; 24 : 171–4. [15] Gilain L, Laurent S. Sinusites maxillaires. In : Encyclopédie médicochirurgicale (Elsevier Masson, Issy-les-Moulineaux) Oto-rhinolaryngologie 2. 2005. p. 160–73. [16] Jankowski R, Parietti C. Les sinusites récidivantes. Rev Fr Allergol 1998 ; 38(7) : 619–23. [17] Coffinet L, Bodino C, Brugel-Ribere L, et al. Explorations physiques et fonctionnelles des fosses nasales. In : Encyclopédie médicochirurgicale (Elsevier Masson, Issy-les-Moulineaux) Oto-Rhino- Laryngologie 1. 2004. p. 2–21. Vous venez de lire un extrait de l’ouvrage Dents et Sinus: Rapport 2017 de la Société française d’ORL et de chirurgie cervico-faciale.