Intérêt de l’isocinétisme pour la rééducation
France | 19 septembre 2016
Par Anne Claire Nonnotte
Nous vous proposons de découvrir le chapitre 12 de l’ouvrage Guide d’isocinétisme
Rééducation: Intérêt de l’isocinétisme
Auteurs: Pascal Edouard, Francis Degache, François Fourchet
Résumé
Les possibilités de contrôle de différents paramètres tels que la position, l’amplitude articulaire, la vitesse de mouvement, le mode de contraction (notamment excentrique), la force développée (résistance opposée par des valeurs seuils maximales), le volume et l’intensité de l’exercice, font des dynamomètres isocinétiques des outils très intéressants dans le cadre du renforcement musculaire intervenant dans la rééducation d’un patient. Les applications sont multiples autant pour les pathologies de l’appareil locomoteur que les pathologies neurologiques et cardio-vasculaires. Les protocoles de renforcement doivent être adaptés aux pathologies, aux stades lésionnels, à la tolérance du sujet et du tissu, et aux contre-indications. Cependant, les connaissances actuelles autant sur les protocoles de renforcement à utiliser que sur l’efficacité même de ces protocoles sont modestes.Mots-clés: renforcement musculaire; rééducation; excentrique; protocole; intensité; volume; pathologie.
La majorité des travaux et publications scientifiques sur l’isocinétisme concernent l’évaluation musculaire, en accord avec le fait que l’isocinétisme est le « gold standard » de l’évaluation musculaire analytique. Cependant, très peu de travaux portent sur l’utilisation des dynamomètres isocinétiques comme outils de rééducation.Le fait que le sujet développe une force maximale sur toute l’amplitude du mouvement fait de l’outil isocinétique un dispositif de premier ordre pour le renforcement musculaire . De plus, les possibilités de contrôle de différents paramètres tels que l’amplitude articulaire, la vitesse de mouvement, le mode de contraction et la force développée (résistance opposée par des valeurs seuils maximales), font du dynamomètre isocinétique un effecteur de choix dans le cadre du renforcement musculaire en rééducation. Selon les dynamomètres, différentes options peuvent encore améliorer cette potentialité de l’isocinétisme (feedback visuel, compensation active, logiciels dédiés à la rééducation…).Dans ce contexte, ce chapitre traite des notions de renforcement musculaire, de l’intérêt du mode de renforcement isocinétique par rapport aux autres modes de renforcement musculaire, et enfin des possibilités de rééducation dans différentes pathologies en utilisant les dynamomètres isocinétiques.
Notions de renforcement musculaire
Principes généraux de l’entraînement physique
L’optimisation de l’entraînement sportif passe par l’observation de quelques paramètres fondamentaux: spécificité, progressivité, individualisation, préparation physique générale, récupération, continuité et planification [1] . La spécificité consiste à préciser les facteurs limitant la réussite d’une activité sportive, à déterminer les incompatibilités concernant le développement simultané de certaines qualités physiques, et à déterminer les types d’entraînements et d’exercices les plus appropriés pour atteindre les objectifs souhaités. La progressivité concerne l’intensité (niveau de force développée) et le volume (quantité d’exercice) d’entraînement, elle doit être planifiée mais aussi adapté pour atteindre les objectifs souhaités. Un programme d’entraînement individualisé prend en compte les capacités et les déficiences d’un sujet, et peut donc s’appuyer sur des évaluations objectives de terrain ou de laboratoire. La progressivité de l’entraînement doit inclure des périodes de récupération adaptée pour permettre les phénomènes d’adaptation sans désentraînement : cela constitue la continuité et la planification de l’entraînement [1] .
Principes généraux du renforcement musculaire
L’entraînement en force se fait par une répartition appropriée et progressive du volume, de l’intensité et de la fréquence des exercices afin d’optimiser les aspects de dose-réponse [2] . Un résumé des recommandations de programme de renforcement musculaire est présenté dans le tableau 12.1 .La programmation du renforcement musculaire inclut plusieurs phases [2] :
Phase de préparation: avec un développement modeste de la force mais d’importants volumes de travail (3-5 séries de 8-12 répétitions) et des faibles intensités de travail (50 à 80 % de la 1-RM) ;
Phase de transition: pour préparer le développement de la force avec des volumes modérés de travail (3-5 séries de 5-6 répétitions) et des intensités modérées de travail (80 à 90 % de la 1-RM) ;
Phase de compétition: pour rechercher le pic de performance avec des faibles volumes et des hautes intensités de travail (3-5 séries de 2-4 répétitions à 90-95 % de la 1-RM) ;
Phase de transition secondaire (récupération active) : avec des faibles intensités.
Dans la planification, il existe donc une relation inverse entre le volume et l’intensité d’entraînement.
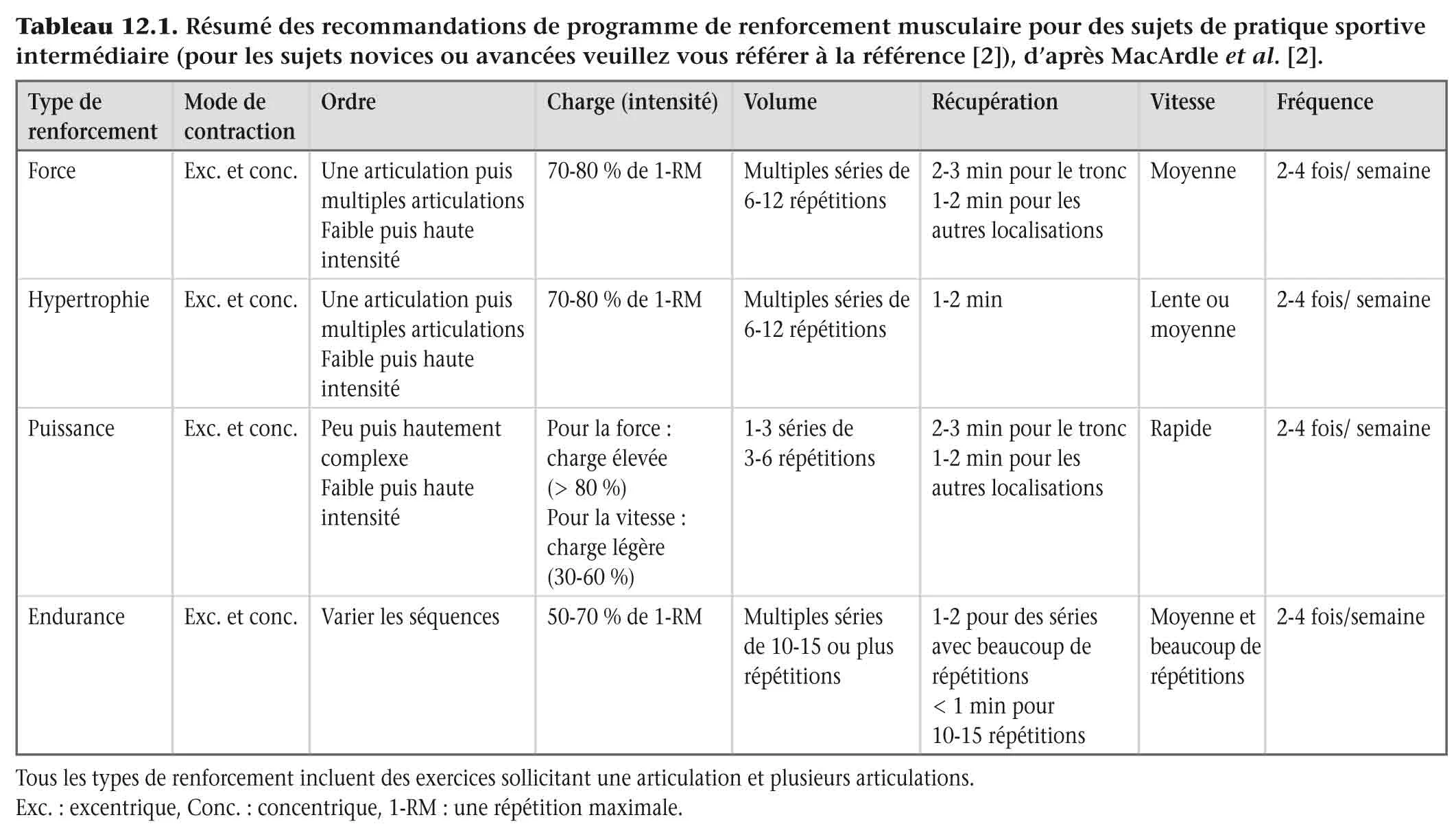
Tableau 12.1
Renforcement musculaire isocinétique versus isotonique
Bien que probablement très utilisé en pratique clinique et rééducative courante, il n’existe que très peu d’études qui présentent des programmes de renforcement musculaire isocinétique, et encore moins d’études qui comparent ce programme de renforcement musculaire isocinétique à un renforcement musculaire classique. De ce fait, la supériorité du renforcement musculaire isocinétique par rapport à d’autres modalités de renforcement reste encore discutée.
En théorie, le renforcement isocinétique permet d’activer un plus grand nombre d’unités motrices [2] . Remaud et al. [3] ont rapporté qu’un programme de renforcement musculaire isotonique et un programme de renforcement musculaire isocinétique du membre inférieur dominant, à raison de trois sessions par semaine sur 8 semaines, avec la même quantité totale de travail, permettaient tous les deux une augmentation significative de la force musculaire en condition statique et dynamique, sans différence significative entre les deux programmes. Pour le mode de contraction excentrique, Guilhem et al. [4] ont rapporté une tendance à un gain de force significativement plus élevé après un programme de renforcement isotonique par rapport à un programme de renforcement isocinétique.
Ainsi, le choix de l’utilisation du mode de contraction isocinétique dans le cadre du renforcement musculaire peut se justifier en fonction des besoins, des objectifs et des avantages et inconvénients du renforcement musculaire spécifiques à ce mode ( tableau 12.2 ).
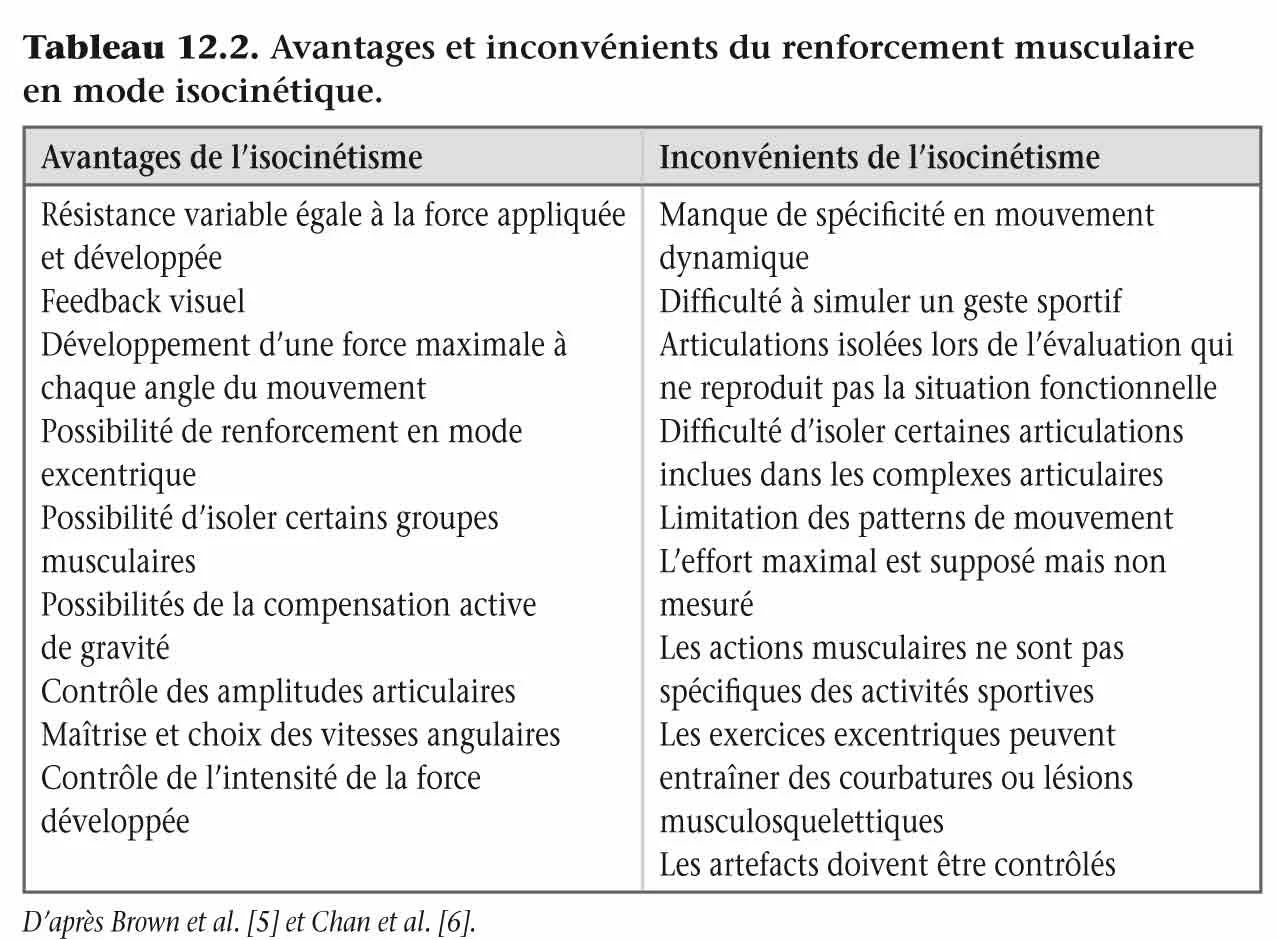
Tableau 12.2
Modalités pratiques des protocoles de renforcement musculaire isocinétique
Contrairement à l’évaluation musculaire isocinétique, il n’existe pas de règles ou procédures clairement établies pour la rééducation isocinétique [7] .
Quand débuter un programme de renforcement isocinétique?
Certaines règles de base ont été établies pour déterminer le moment où l’on peut débuter une rééducation ou un renforcement musculaire sur dynamomètre isocinétique, et une séquence de progression dans le renforcement a été proposé par Davies [8] ( figure 12.1 ). L’introduction de l’isocinétisme dans la prise en charge rééducative peut être déterminée par [7] :
L’examen clinique et le stade de guérison
L’utilisation d’un critère de performance musculaire (isométrique ou isotonique)
Et/ou l’approche séquentielle de Davies [8] ( figure 12.1 )

Figure 12.1
l est important de prendre en considération les contraintes sur les structures articulaires (cartilage, capsule, ligaments) liées au mode de contraction isocinétique, mais qui sont mal connues [7] . Il faut adapter l’intensité de la force développée (sous-maximale à maximale) au stade lésionnel ou cicatrisationnel [7] . Concernant le mode excentrique, Dvir [7] suggérait de l’introduire à partir du moment où la force musculaire concentrique maximale atteint 50 % de la force à atteindre comme objectif (côté controlatéral ou force préblessure).
Il faudra bien entendu avoir une autorisation et un avis médical favorable avant de débuter un programme de renforcement musculaire isocinétique. Comme pour une évaluation isocinétique, nous vous conseillons fortement la réalisation d’une visite médicale pour vérifier ou déterminer l’indication du renforcement musculaire , établir un bilan de la structure qui va être renforcée, et éliminer une contre-indication à la réalisation d’un effort maximal. Il est important, avant de faire réaliser un exercice maximal au sujet, de s’assurer que la structure et le sujet peuvent réaliser et subir un effort maximal (voir chapitre 3 , encadré 3.2 ).
Comment élaborer un programme de renforcement isocinétique?
La mise en place d’un programme de renforcement musculaire isocinétique doit prendre en compte les aspects de la position/installation, de l’amplitude articulaire, du mode de contraction, de la vitesse angulaire, du nombre de répétitions, des temps de récupération et de la répétition des séances ( encadré 12.1 ).
Concernant la position, elle va dépendre des groupes musculaires ou articulations concernés par le renforcement musculaire . Elle va donc dépendre de l’indication, des objectifs analytiques et fonctionnels, tout en prenant en compte les possibilités de la structure en termes de mobilité passive (limitation articulaire par enraidissement) et active (limitation de la motricité), les notions concernant la relation tension-longueur, et les autorisations médicales.
Le choix de l’amplitude articulaire dépend de l’objectif thérapeutique souhaité. La totalité de l’amplitude peut être recherchée afin de développer le moment de force maximum et la puissance. La fi n de course du mouvement peut être choisie pour améliorer le contrôle actif en fin de mouvement, là où peut se manifester une instabilité, ou obtenir un gain d’amplitude articulaire lors d’un déficit par rapport au côté opposé [9].
Encadré 12.1Paramètres d’un programme de renforcement musculaire isocinétique
Objectif du programme.
Muscles/groupes musculaires concernés.
Position/installation.
Amplitude articulaire.
Mode de contraction.
Vitesse angulaire.
Nombre de séries et de répétitions.
Temps de récupération entre les séries.
Nombre total de semaines.
Nombre de séances par semaine.
Récupération entre les séances.
Le mode de contraction va dépendre de l’indication, du type de lésion tissulaire, et du déficit mis en évidence lors de l’évaluation initiale. Dans le cadre d’un déficit de force musculaire, les deux modes de contraction sont généralement utilisés. Dans le cadre d’une lésion tendino-musculaire, le mode de contraction excentrique est préférentiellement utilisé, pour optimiser le processus de cicatrisation tissulaire. Dans le cadre d’un programme de préparation physique à visée sportive, il est pertinent de ne pas négliger le mode excentrique pour optimiser la prévention articulaire et musculaire.
Le choix des vitesses dépend aussi des objectifs recherchés. Généralement, on débute par une vitesse intermédiaire ou rapide, puis on varie les vitesses angulaires utilisées afin de cibler en fonction des déficiences mises en évidence lors de l’évaluation, et d’optimiser par rapport à la relation force-vitesse.
Le choix du nombre de répétitions et séries est variable en fonction des objectifs: plutôt orienté vers l’hypertrophie (10 x 10 répétitions), ou vers le recrutement neuromusculaire pour la force maximale (3 x 3 répétitions).
Les temps de récupération varient aussi en fonction des objectifs. Pour le développement de la puissance et de la force musculaire (filière anaérobie alactique) un temps de récupération supérieur à 1 min, et même plutôt entre 2 et 3 min est conseillé pour des efforts maximums de 5-7 s. Pour le développement de l’endurance de force ou résistance récupération (filière anaérobie lactique ou aérobie), un temps de récupération inférieur à 60 s, et même plutôt inférieur à 30 s est conseillée. Le nombre de séances par semaine est le plus souvent entre 2 et 3, en faisant attention à conserver un temps de récupération suffisant entre les séances. Selon le contexte, la fréquence peut être quotidienne.
D’une manière générale, il est nécessaire de prendre en compte, voire d’adapter le programme à la tolérance du sujet (tolérance cardio-vasculaire et tissulaire).
Enfin, dans le cadre de la rééducation ou de la préparation physique, le renforcement musculaire isocinétique est un élément important mais limité. Il permet essentiellement le travail de gain de force musculaire et de rééquilibrage de la balance agoniste/antagoniste, mais ne peut et ne doit pas se substituer au travail de proprioception, de l’équilibre, et/ou du contrôle sensori-moteur. De plus, il est impératif d’associer au renforcement musculaire isocinétique, un travail fonctionnel pour favoriser le transfert du gain musculaire dans la pratique (à l’image de la musculation orientée).
Applications de l’isocinétisme pour la rééducation de pathologies
Rééducation isocinétique des pathologies du genou
Après reconstruction chirurgicale du ligament croisé antérieur
Le renforcement musculaire a une place très importante dans la rééducation post-ligamentoplastie du ligament croisé antérieur (LCA) et dans la décision de la reprise des activités professionnelles et sportives compte tenu du rôle des muscles à la fois moteur sur la performance motrice et donc sportive, mais aussi de leur rôle de stabilisateur dynamique de l’articulation.
La rééducation est longue et progressive [10] . Plusieurs objectifs et étapes la ponctuent : la réadaptation à la vie quotidienne, la réadaptation à l’effort, en finissant par la réadaptation sportive et la reprise de la compétition [10] . Le travail de récupération et de renforcement musculaire a une place à chacune des étapes, mais les objectifs et modalités sont variables, et dépendent notamment de l’état de cicatrisation du transplant ligamentaire . Ainsi, le renforcement musculaire sur dynamomètre isocinétique nécessite de manier avec précaution les structures en cours de cicatrisation : le transplant ligamentaire et le site de prélèvement. Il nous semble important d’utiliser un contre-appui double (distal et proximal) qui diminuera le bras de levier et les contraintes articulaires [11] , et de surveiller attentivement la tolérance articulaire et musculaire pendant et après les séances de renforcements. Les amplitudes articulaires sont à adapter en fonction du moment de la rééducation, et des autorisations médicales. Il faudra bien évidemment avoir l’accord du chirurgien pour réaliser cette rééducation.
Dans le cadre d’un programme de rééducation postopératoire d’une ligamentoplastie du LCA, il est important de prendre en compte les points suivants [7,12]:
L’approche chirurgicale
La dissection des tissus péri-articulaires
Le type de tissu utilisé pour la greffe (transplant) et le système d’attache de la greffe
Les lésions associées
Le statut préopératoire
Les capacités du patient
Le renforcement musculaire isocinétique après ligamentoplastie du LCA est probablement très utilisé en pratique clinique, bien que très peu d’études se soient intéressées à évaluer son efficacité et encore moins à la comparer avec un renforcement musculaire classique (isotonique). Certaines données non exhaustives sont rapportées dans ce chapitre. Cependant, ces études sont relativement anciennes, et les techniques chirurgicales ainsi que les procédures de rééducation étaient différentes, ce qui rend la transposition de ces résultats aux rééducations actuelles délicate.
Grimby et al. [13] en 1980 ont rapporté une plus grande efficacité du renforcement musculaire isocinétique par rapport à un renforcement isotonique ou un renforcement réalisé seul par le patient. Timm et al. [14] en 1988 ont aussi rapporté, chez des patients opérés du genou (quel que soit le type de chirurgie) une plus grande effi cacité du renforcement musculaire isocinétique par rapport à un renforcement isotonique ou un renforcement réalisé seul par le patient. Pocholle et Codine [15] en 1991 ont rapporté la meilleure tolérance et effi cacité (par rapport à d’autres programmes de renforcement isocinétique), d’un programme de renforcement isocinétique débuté à 45 jours postopératoires en mode concentrique à 180°/s à raison de 8 séries de 12 répétitions avec 2 min de récupération entre chaque série, 5 fois par semaine durant 1 mois. Mangine et al. [12] en 1992 ont proposé de débuter le programme de renforcement isocinétique à 7-8 semaines postopératoires en prenant en compte l’état articulaire, en utilisant des vitesses très rapides ( tableau 12.3 ), puis à partir de 12 semaines de commencer à utiliser progressivement des vitesses angulaires plus lentes (120°/s puis 60°/s), d’abord en développant une force sous-maximale (3 séries de 10 à 30 répétitions), puis progressivement maximale (3 séries de 8 à 10 répétitions).
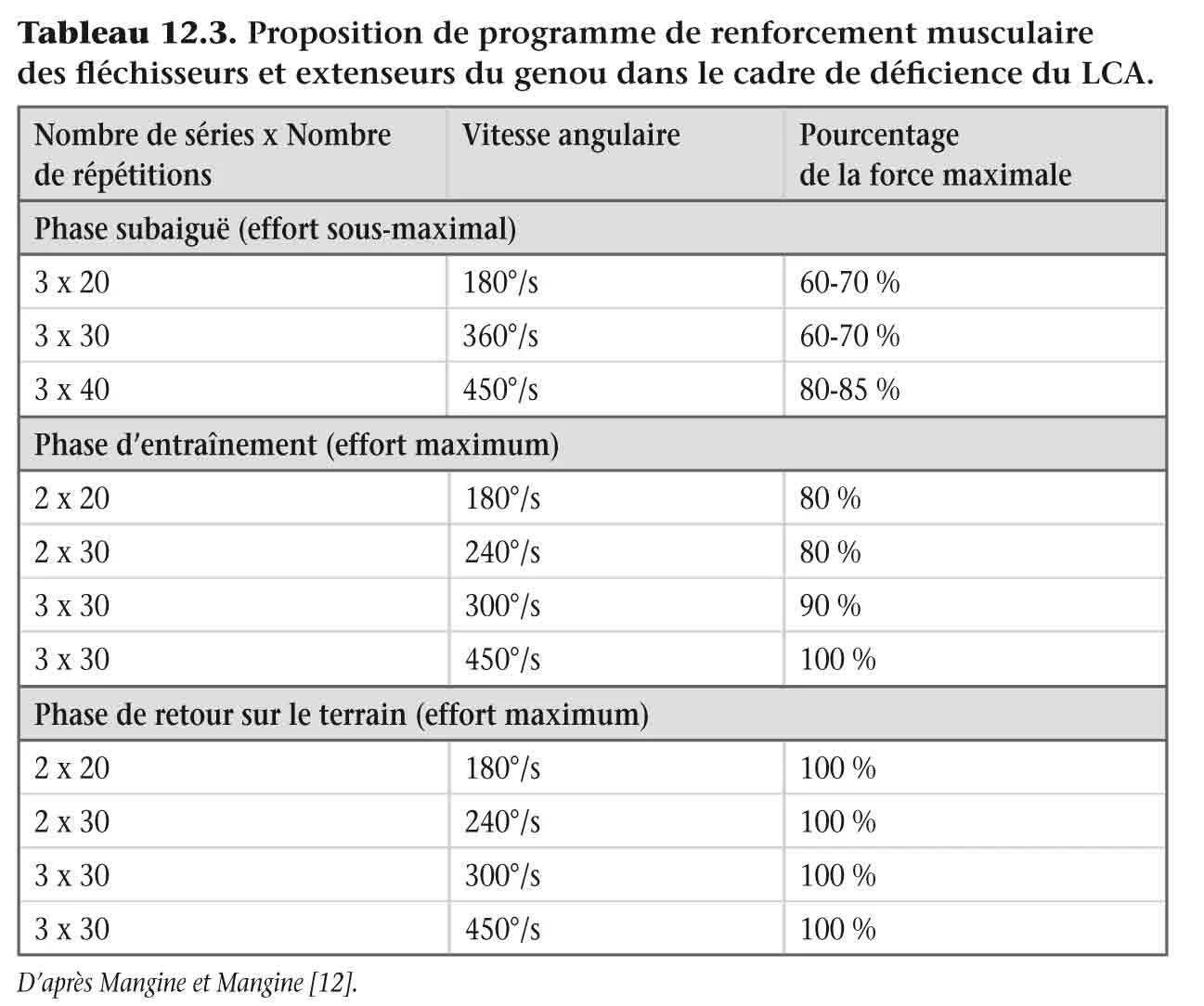
Tableau 12.3
D’une manière générale, le programme de renforcement musculaire isocinétique doit constamment être surveillé et être adapté en fonction de la tolérance articulaire, musculaire et du sujet. Il peut y avoir un renforcement musculaire précoce visant la levée de sidération musculaire et permettre une reprise fonctionnelle rapide, et un renforcement musculaire secondaire durant la phase de réathlétisation pour optimiser le retour sur le terrain.
Il est important de noter que le renforcement musculaire, et notamment le renforcement musculaire isocinétique, n’est qu’un élément du programme de rééducation qui doit être progressif, global, individuel et adapté à la progression et aux objectifs du patient, incluant à la fois le travail de récupération des capacités analytiques et fonctionnelles, et un travail du contrôle sensorimoteur global [10].
Syndrome fémoro-patellaire
L’utilisation de l’isocinétisme comme outil de rééducation du syndrome fémoro-patellaire a été initialement proposée par Bennett et Stauber [16] , en préconisant le mode excentrique, suite à la mise en évidence d’une diminution significative de la force musculaire du quadriceps en excentrique par rapport à celle en concentrique, à différents angles chez des patients ayant des douleurs antérieures du genou. Ils ont proposé un programme de rééducation en mode isocinétique excentrique pour les patients présentant un ratio Q exc./Q conc. ≤ 85 %. Le programme de rééducation était: en mode isocinétique excentrique, 3 séries de 10 répétitions (10 répétitions à 30°/s, 10 répétitions à 60°/s, et 10 répétitions à 90°/s), 3 séances/semaine, jusqu’à disparition des douleurs [16] . Ils ont rapporté de bons résultats avec notamment une normalisation de la déficience excentrique. Le critère d’inclusion des patients a été critiqué par Trudelle-Jackson et al. [17] car ils rapportaient ce ratio « anormal » chez 35 à 54 % des sujets sains asymptomatiques, et Conway et al. [18] qui n’ont pas rapporté de ratio Q exc./Q conc. ≤ 85 % chez des sujets atteints de syndrome fémoro-patellaire.
Mangine et al. [12] ont proposé un programme de renforcement musculaire progressif en utilisant le mode concentrique avec des vitesses angulaires très rapides à force sous-maximale ( tableau 12.4 ).
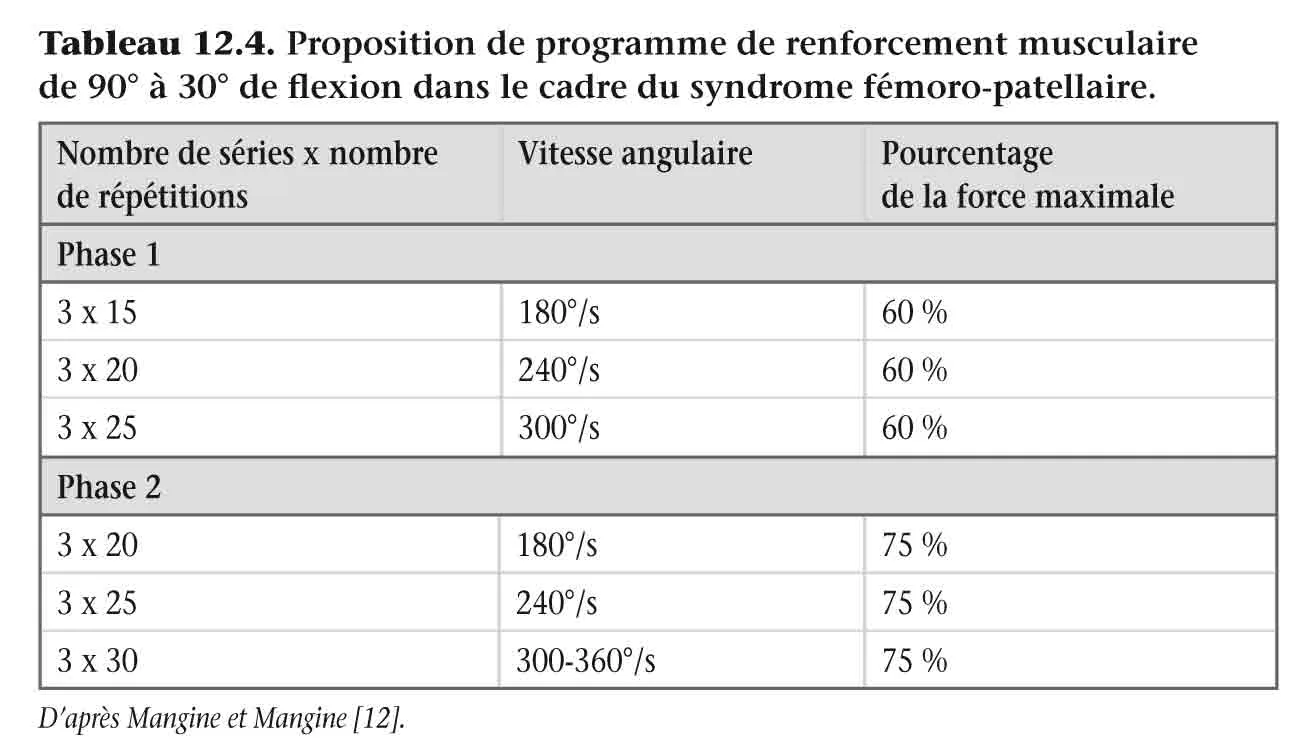
Tableau 12.4
Il n’existe actuellement aucun consensus dans la prise en charge du syndrome fémoro-patellaire [19] . Les exercices physiques et le renforcement musculaire du quadriceps (concentrique ou excentrique) sont des thérapeutiques très utilisés, bien que leurs efficacités soient toujours discutées [19,20] . De plus, il ne semble pas que le renforcement musculaire excentrique ait une efficacité supérieure par rapport aux autres formes de renforcement musculaire [20].
En pratique clinique, le renforcement musculaire en excentrique ne doit pas être abandonné pour autant, mais son utilisation devrait être faite dans le cadre d’un programme thérapeutique spécifique et adapté aux déficits du patient, nécessitant une évaluation musculaire préalable. Les facteurs clés d’un programme d’entraînement le plus souvent rapportés sont : la force, la souplesse, la proprioception, l’endurance, le travail fonctionnel, l’augmentation progressive de la charge d’exercice, et la compliance au programme [20] . Il y a des preuves fortes que les exercices en chaîne cinétique ouverte et fermée ont une efficacité équivalente [19,21] . Mais les preuves d’une amélioration clinique chez les patients bénéficiant d’exercices physiques de renforcement musculaire par rapport aux patients sans programme de renforcement musculaire sont limitées [19].
Gonarthrose
L’entretien d’une bonne capacité physique, incluant notamment le gain ou le maintien des amplitudes articulaires et de la force musculaire des stabilisateurs du genou, représente actuellement une thérapeutique efficace à la fois symptomatique (diminution de la douleur et du retentissement fonctionnel), mais aussi sur la progression de la gonarthrose [22] . En effet, un lien entre une faiblesse musculaire des membres inférieurs, notamment des quadriceps, et la douleur et l’instabilité, mais également la progression de la maladie, a été rapporté chez des patients souffrant de gonarthrose [23] . L’activité physique, le reconditionnement ou le renforcement musculaire sont donc des éléments clés dans la prise en charge de patients atteints de gonathrose [22].
Dans ce contexte, le renforcement musculaire isocinétique peut avoir sa place. Coudeyre et al. [24] ont rapporté dans une revue systématique de la littérature et méta-analyse, incluant 9 essais cliniques randomisés contrôlés comparant le mode isocinétique à un autre mode de renforcement, que le mode de renforcement isocinétique permettait une diminution de la douleur et une augmentation de la qualité de vie et des capacités fonctionnelles comparé à pas de renforcement ou à un renforcement isométrique. Compte tenu de la variabilité des méthodes, il était difficile malgré tout de pourvoir élaborer des recommandations claires à partir de ces travaux [24].
Il semblerait que, dans le cadre de la gonarthrose, le renforcement musculaire en mode isocinétique soit au moins aussi efficace que les autres modes de renforcement, et qu’une association avec d’autres moyens thérapeutiques (médicamenteux et non médicamenteux) soit optimale [24].
Dans ce contexte, Jegu et al. [25] ont proposé la réalisation d’un essai randomisé contrôlé afin d’analyser la tolérance et l’efficacité du renforcement musculaire dans la gonarthrose, en comparant aussi le mode concentrique et excentrique. Le programme de renforcement isocinétique proposé est rapporté dans l’ encadré 12.2.
Enfin, il est important de prendre en compte la tolérance du programme de rééducation, et donc de bien évaluer régulièrement la réaction du genou et des muscles périarticulaires au programme de renforcement (douleur, épanchement, courbatures…) afin de conserver une balance bénéfice/risque positive pour le patient.
Encadré 12.2Proposition de programme de renforcement musculaire isocinétique dans la gonarthrose d’après Jegu et al. [25]
12 sessions sur 6 semaines à raison de 2 sessions par semaine, avec au moins un jour de repos entre deux sessions
Échauffement sur cycloergomètre durant 5 min, puis étirements des quadriceps et ischio-jambiers
Puis renforcement musculaire isocinétique en mode concentrique ou excentrique, avec à la 1 re session 1 série de 5 répétitions maximales de flexion/extension du genou
Le nombre de séries augmente progressivement: + 1 série par session, pour atteindre 12 séries de 5 répétitions à la 12e session
La tolérance est suivie à chaque séance, et l’efficacité à l’issue du programme par la réalisation d’une évaluation isocinétique maximale des fléchisseurs et extenseurs du genou.
Attention, il s’agit d’un protocole publié, mais dont les résultats sur l’efficacité et la tolérance ne sont pas encore publiés.
Rééducation isocinétique des pathologies de l’épaule
Compte tenu de la place des stabilisateurs dynamiques dans la stabilité de l’épaule, le renforcement musculaire de ces muscles a une place importante dans la prise en charge rééducative. Le mode de renforcement isocinétique, par ses avantages de contrôle de l’amplitude articulaire, du mode de contraction, de la vitesse angulaire et de la force développée, représente un mode intéressant dans cette approche rééducative. Il a été proposé que le renforcement musculaire isocinétique de l’épaule suive les trois principes suivants [7,8] , en incluant bien entendu le respect de la non-douleur:
L’amplitude articulaire du mouvement doit initialement être très limitée et augmentée très progressivement
Le mode de contraction doit être initialement isométrique, puis concentrique et enfin excentrique
L’intensité des contractions doit être d’abord sous-maximale puis évoluer progressivement vers une intensité maximale
Le choix des vitesses angulaires dépend de la tolérance du patient. Un compromis doit être trouvé entre des vitesses angulaires lentes durant lesquelles les contraintes articulaires et tendineuses sont élevées, et les vitesses angulaires rapides durant lesquelles les accélérations et donc les forces inertielles sont importantes [7].
À ce jour et à notre connaissance, il n’existe pas d’études rapportant l’efficacité ou la supériorité d’un renforcement musculaire isocinétique par rapport à d’autres modes de renforcement dans les pathologies de l’épaule, mais des pistes d’utilisation du mode isocinétique pour la rééducation des épaules instables et pathologies de la coiffe des rotateurs sont présentés ci-après.
Rééducation isocinétique de l’épaule instable
Dans le cadre de l’instabilité chronique de l’épaule non opérée, du fait des défi ciences des stabilisateurs statiques, les stabilisateurs dynamiques ont un rôle important pour tenter de maintenir la congruence et la stabilité articulaire [26] . Ces muscles doivent donc avoir une force musculaire nécessaire et suffi sante et un équilibre agoniste/antagoniste physiologique. Bien entendu les aspects de coordination et de contrôle sensori-moteur doivent aussi être optimaux. Pour cela on peut se baser sur les valeurs de force et d’équilibre du côté controlatéral, s’il peut être considéré comme sain, dans le cas contraire, on peut se baser sur des valeurs de base du sujet avant la pathologie, ou des valeurs normatives de référence. Dans cet objectif, l’isocinétisme a un intérêt pour l’évaluation de la force musculaire afin de déterminer ces valeurs (voir chapitre 5 ), mais peut aussi avoir un intérêt en rééducation comme outil du renforcement musculaire. Gremion et al. [27] ont proposé un travail spécifique des rotateurs en variant les positions d’abduction de l’épaule (45° et 90° d’abduction), les vitesses angulaires (de 60°/s à 240°/s), avec 3 séries de 10 répétitions (2 à 50 % de la force maximale et 1 à 80 % de la force maximale). Après 18 séances, ils ont rapporté une augmentation de 20 à 30 % de la force musculaire. Brostrom et al. [28] et Ide et al. [29] ont rapporté des résultats cliniques satisfaisants sur la sensation d’instabilité ou le non-recours à la chirurgie après un programme de 8 semaines de renforcement musculaire isocinétique des rotateurs.
Dans le cadre de l’instabilité chronique de l’épaule opérée, les moyens de stabilisation statiques ont été réparés. Cependant, le geste opératoire et l’immobilisation postopératoire peuvent avoir un effet délétère sur la force musculaire [30] , et les stabilisateurs dynamiques ne restent pas moins importants après stabilisation chirurgicale. Dans cette indication aussi, l’isocinétisme peut avoir un intérêt évaluatif et rééducatif.
Dès que le patient à l’autorisation médicale de réaliser un programme de renforcement musculaire, l’outil isocinétique peut être utilisé, en respectant les éventuelles contre-indications médicales et les précautions d’usage ( chapitres 2 et 3 ). Mazas et al. [31] ont proposé un programme de renforcement sous forme de pyramide inversée, en débutant par les vitesses rapides pour aller vers des vitesses lentes et finir par les vitesses rapides. Ils suggèrent de débuter par des pyramides inversées allant de 240°/s à 180°/s, puis au fur et à mesure des séances d’élargir les vitesses angulaires de 210°/s à 90°/s. Quand il existe une stagnation des progrès de force musculaire, ils proposent d’introduire le mode excentrique, en augmentant progressivement les vitesses sans dépasser 120°/s. Concernant le nombre de séries et de répétitions, ils suggèrent de débuter par une trentaine de contractions par séries de 5 séparées d’une minute de repos, puis d’augmenter avec pour objectif d’atteindre 10 séries de 10 répétitions séparés d’une minute de repos.
Rééducation isocinétique des pathologies de la coiffe des rotateurs
En rééducation, l’outil isocinétique peut avoir un intérêt pour le renforcement musculaire dans un but de trophicité et de lutte contre les inhibitions. Il aura l’avantage de permettre un mouvement dans un plan, une amplitude, une vitesse définie, avec la possibilité d’un feedback visuel, cela contribuant à la sécurité du patient avec une charge auto-adaptée à la force du sujet. Il permet aussi le rééquilibrage du potentiel déséquilibre agoniste/ antagoniste entre les RM et RL.
Pour les lésions de la coiffe non opérées, Pocholle [32] a proposé un programme de renforcement musculaire isocinétique, sur une amplitude réduite pour éviter tout conflit, en débutant à une vitesse intermédiaire de 120°/s durant 15 jours, puis d’élargir les vitesses utilisées à des vitesses lentes (60°/s) et rapides (180°/s). Pour rééquilibrer un déséquilibre des RL et RM, Pocholle [32] suggère de réaliser le renforcement pour le groupement musculaire déficitaire à 100 % du maximum et pour l’autre groupement à 70 %.
Pour les lésions de la coiffe opérées, le renforcement musculaire isocinétique peut être débuté après accord du chirurgien. Certains auteurs recommandent d’attendre la fi n de la 8 e semaine, voire une cicatrisation tendineuse complète (16 semaines), en débutant avec des forces sous-maximales [9,32] . En toutes circonstances, il faudra impérativement respecter des règles de prudence: être indolore, être progressif dans l’intensité et le volume des séances, être progressif dans les vitesses angulaires et les répétitions utilisées, et être dans les amplitudes articulaires autorisées par le chirurgien, utiliser une position qui diminue les tensions sur la coiffe des rotateurs et les risques de conflit. Il n’existe pas à ce jour de preuve scientifique de l’efficacité supérieure des protocoles de rééducation isocinétique dans les pathologies de la coiffe.
Rééducation isocinétique du rachis: la lombalgie chronique
Compte tenu du déconditionnement musculaire qui a été rapporté comme étant associé à la lombalgie chronique [33] , le renforcement musculaire des extenseurs du rachis semble avoir toute sa place dans la prise en charge rééducative des lombalgiques chroniques. Dans ce contexte, l’outil isocinétique semble pertinent notamment par la possibilité de contrôle de la résistance opposé par le dynamomètre et de contrôle de l’amplitude des mouvements réalisés.
Il n’existe pas de consensus concernant les protocoles et les vitesses angulaires à utiliser pour le renforcement musculaire des extenseurs rachis.
Cependant, il est important de prendre en considération que le patient atteint de lombalgie chronique présente très souvent une première phase de crainte face à l’impressionnant appareillage que représente le dynamomètre isocinétique avec le module rachis. Cette crainte nécessite donc, de la part du prescripteur du programme de renforcement musculaire et de l’expérimentateur, des explications précises sur le mode de fonctionnement du dynamomètre, sur l’adaptation de celui-ci à l’effort fournit par le patient, ainsi que sur le choix d’utiliser des programmes précis et très progressifs afin de ne pas générer de phénomènes douloureux. Ce type de réentraînement musculaire s’avère bien toléré et efficace permettant une mise en jeu de tous les muscles fléchisseurs et extenseurs du rachis.
Différents programmes de renforcement musculaire du rachis ont été proposés dans la littérature. Le programme proposé Timm [34] est présenté dans le tableau 12.5 , et celui proposé par Calmels et al. [35] dans le tableau 12.6 . Calmels et al. [35] ont proposé chez des lombalgiques chroniques un programme de six séances de rééducation utilisant l’outil isocinétique, en mode de contraction concentrique, à raison de trois par semaine, et composées d’une période d’échauffement de 10 min de pédalage sur cycloergomètre sans charge déterminée, de quatre exercices à chaque séance au cours des deux premières séances, puis de huit exercices à chaque séance au cours des quatre séances suivantes. Les caractéristiques du programme sont présentées dans le tableau 12.6 . Lors de la première séance, une série d’apprentissages de trois répétitions est effectuée avant chaque exercice. Durant chaque exercice, le sujet est encouragé par l’expérimentateur.
De manière générale, chez le lombalgique chronique, une augmentation significative du moment de force maximum des muscles du tronc, une meilleure mobilité articulaire, une meilleure extensibilité et une diminution de la douleur sont rapportés [36].
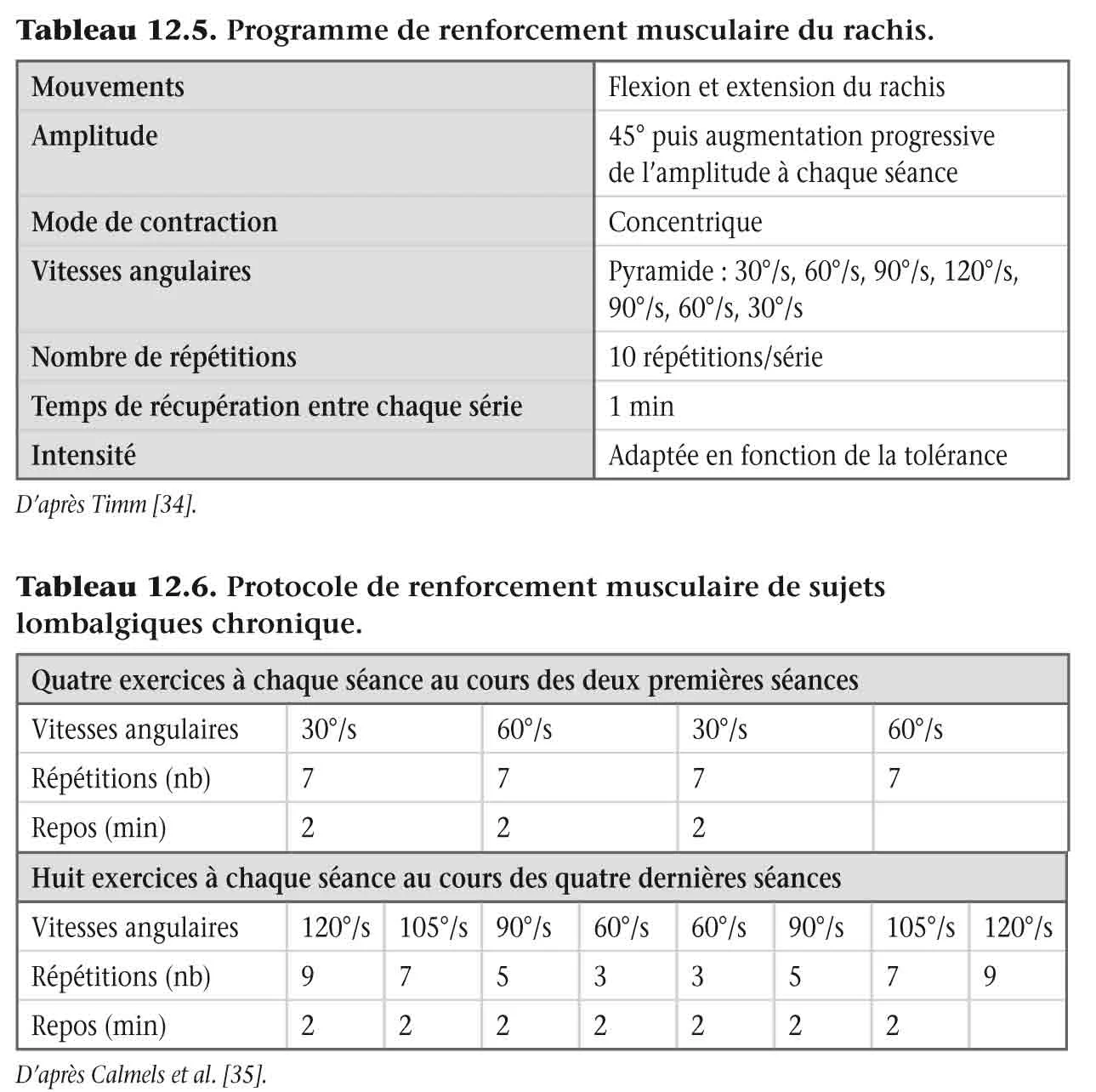
Tableau 12.5 et 12.6
Rééducation isocinétique des pathologies de la cheville
La pathologie d’instabilité de la cheville, aiguë correspondant à l’entorse de cheville ou chronique correspondant à l’instabilité chronique de la cheville, est la pathologie la plus fréquente touchant la cheville. Sa rééducation inclut, après la lutte contre la douleur et l’œdème, un travail de renforcement musculaire des éverseurs et des inverseurs, et un travail de contrôle sensorimoteur et de l’équilibre. Le travail de renforcement musculaire peut se faire à l’aide de dynamomètre isocinétique. Pour cela, il conviendra de « jouer » avec la vitesse angulaire utilisée en fonction de différents critères, comme le stade de cicatrisation ligamentaire ou la fonction musculaire (vitesse rapide et mode excentrique pour les éverseurs de cheville), notamment.
Après une entorse du ligament collatéral latéral de la cheville (entorse du ligament externe), Pocholle [32] a proposé un programme de renforcement musculaire isocinétique des éverseurs et inverseurs de la cheville en concentrique à 60°/s et 120°/s avec des séries de 5 à 10 répétitions pour atteindre à la fin du programme 3 séries de 10 répétitions. D’après Fourchet [37] , le renforcement musculaire en mode excentrique doit être débuté dès que possible, en fonction des capacités du patient, de sa tolérance et de la tolérance tissulaire. Il suggère de débuter avec peu de répétitions (séries de 5 à 6 répétitions) pour augmenter progressivement vers 10 répétitions (soit 3 séries de 10 répétitions) [37] . En pratique, il propose de toujours limiter le nombre de répétitions à 30 en mode excentrique, avec des séries courtes de 5 à 6 répétitions en début de progression et pouvant aller jusqu’à 10 répétitions (dans ce cas, 3 séries de 10 répétitions) lorsque le patient est en fi n de progression [37]. Il peut être pertinent de cibler le renforcement en fonction du secteur angulaire, afin par exemple de cibler le renforcement excentrique des éverseurs sur la fi n d’amplitude d’inversion [37].
Dans le cadre d’une instabilité chronique de la cheville, le programme de renforcement musculaire est aussi ciblé sur les éverseurs et inverseurs, mais doit être adapté aux déficiences du patient, qui sont mises en évidence lors d’une évaluation musculaire isocinétique (voir chapitre 7 ) par comparaison avec le côté controlatéral sain et des valeurs de référence et l’analyse des ratios agoniste/antagoniste. Yildiz et al. [38] soulignaient déjà en 2003 la nécessité du renforcement en excentrique des éverseurs surtout en fin d’amplitude d’inversion, car le ratio éverseurs en excentrique/inverseurs en concentrique était beaucoup plus faible chez les sujets souffrant d’instabilité.
Le renforcement musculaire des éverseurs et inverseurs est une partie du programme rééducatif dans le cadre d’une entorse ou d’une instabilité chronique de la cheville. D’autres facteurs comme une stabilité posturale altérée, des éverseurs faibles en excentrique à vitesse lente ou des fléchisseurs plantaires trop forts par rapport aux fléchisseurs dorsaux en concentrique à vitesse rapide jouent aussi un rôle important dans l’instabilité chronique et doivent être pris en compte dans le cadre du programme rééducatif [39] . Ce programme doit être global, musculaire et sensori-moteur, visant la fonctionnalité et le contrôle dans la cheville, individualisé et adapté en fonction des déficiences du patient et de ses objectifs.
Encadré 12.3
Considérations méthodologiques dans le cadre d’un programme de renforcement musculaire du rachis, d’après Dvir [7]
Déterminer le secteur angulaire et l’amplitude angulaire permettant la réalisation du mouvement de flexion/extension du rachis sans douleur ou limitation par raideur par des mouvements passifs avec le dynamomètre
Conserver une force plus importante des extenseurs comparativement aux fléchisseurs
Mettre en place une limite maximale de force dans un objectif de sécurité des sujets
Adapter l’amplitude de mouvement avec la vitesse angulaire
Incorporer progressivement les exercices en mode excentrique
Rééducation isocinétique des tendinopathies
Tendinopathie d’Achille Le renforcement musculaire excentrique apparaît comme un traitement de référence des tendinopathies chroniques corporéales et d’insertion du tendon d’Achille [40,41] . À ce jour, le programme de renforcement excentrique développé par Alferdson et al. [42] semble avoir fait la preuve scientifi que de son effi cacité pour la tendinopathie chronique corporéale d’Achille [43] . Il consiste en 3 séries de 15 répétitions 2 fois par jour (soit 90 contractions/jour), à vitesse lente, en augmentant la charge, en respectant la non-douleur, genou tendu (recrutement privilégié des gastrocnémiens) et genou fl échi (recrutement privilégié du soléaire), 7 jours/semaine, pendant 12 semaines au minimum [42].
Dans ce contexte, l’outil isocinétique apparaît intéressant pour guider et monitorer au mieux ce renforcement excentrique. Ces programmes de renforcement musculaire isocinétique sont souvent des dérivés de la théorie et des protocoles proposés par Stanish [44]. Les grands principes de Stanish [44] sont présentés dans l’ encadré 12.4 , et une suggestion de protocole est présentée dans l’ encadré 12.5 . Davies [8] a proposé un renforcement musculaire de type pyramidal avec 20 répétitions à 150°/s, 15 x 120°/s, 10 x 90°/s, 8 x 60°/s, 3 x 30°/s, 3 x 30°/s, 8 x 60°/s, 10 x 90°/s, 15 x 120°/s, et 20 x 150°/s ( tableau 12.7 ). Il a aussi proposé une augmentation dans un premier temps de la vitesse angulaire, puis de la résistance ( figure 12.2 ) [8].
Il faut rappeler que ces protocoles furent établis afin d’être réalisés sans dynamomètre isocinétique et en chaîne fermée, debout. Cependant, l’usage de l’outil isocinétique permet de quantifier la charge de travail et d’obtenir un retour du travail en temps réel, induisant des séances très reproductibles [37].
Encadré 12.4
Grands principes des programmes de renforcement musculaire isocinétique dans le cadre des pathologies du tendon d’Achille (tendinopathie chronique d’Achille ou cicatrice fibreuse), d’après Fourchet [37]
Tous les jours, voire deux fois par jour
Mode excentrique
Vitesse lente; 1 à 3 séries de 15 répétitions
Augmenter progressivement la vitesse et le nombre de répétitions
Varier les positions du genou (fléchi recrutement privilégié du soléaire, tendu recrutement privilégié des gastrocnémiens)
Accepter la douleur si elle est inférieure à EVA 3-5/10 (surtout si elle est retardée après la séance)
Attaquer sur 6 à 12 semaines, puis entretien à long terme parfois durant 18 mois
Encadré 12.5
Proposition de programme de renforcement musculaire isocinétique dans le cadre des lésions tendineuses, d’après Four [45]
Ciblés sur les muscles concernés
En respectant la non-douleur
3 séances par semaine (au minimum)
Mode de contraction excentrique, à vitesse très lente (5°/s)
4 séries de 10 répétitions; intensité < seuil douloureux; amplitude limitée (en course externe)
Augmentation progressive de l’amplitude et de la vitesse angulaire, en respectant la non-douleur, un paramètre à la fois
Dès que le patient atteint 80 % des valeurs enregistrées sur le côté controlatéral sain, il peut augmenter l’intensité progressivement jusqu’à intensité maximale, à raison de 6 à 10 séries de 4 à 6 répétitions
La problématique de la douleur durant le programme excentrique est discutée, certains suggèrent de respecter la non-douleur [42] , et d’autres d’accepter la douleur si elle est inférieure à EVA 3-5/10 [44] . Il a été suggéré que si l’exercice n’entraînait pas de douleur pendant ou après, on augmentait la vitesse ou la charge, mais s’il y avait une douleur on restait au même niveau ( figure 12.2 ) [8]. En pratique courante, notre expérience nous fait tolérer en général une douleur sur le moment ou retardée, si celle-ci est inférieure à EVA 3-5/10.
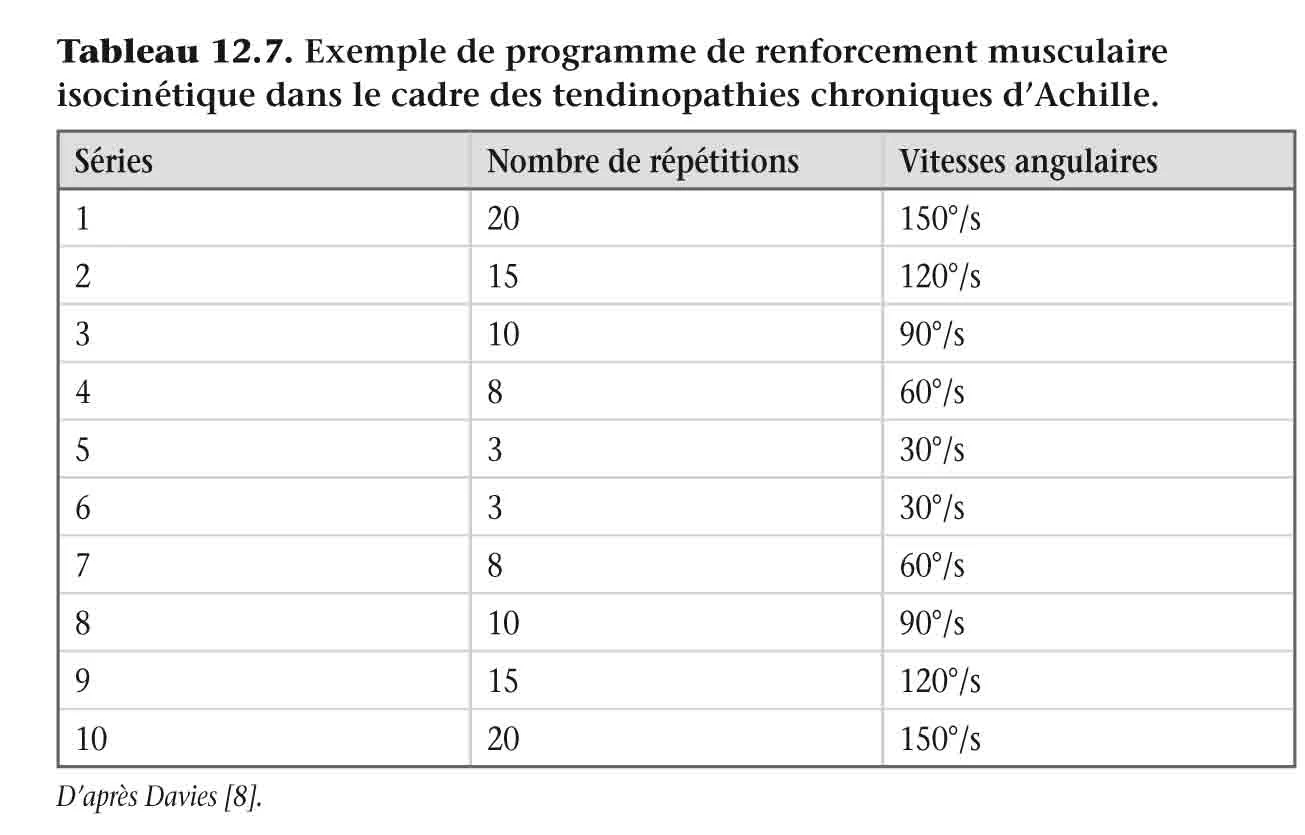
Tableau 12.7
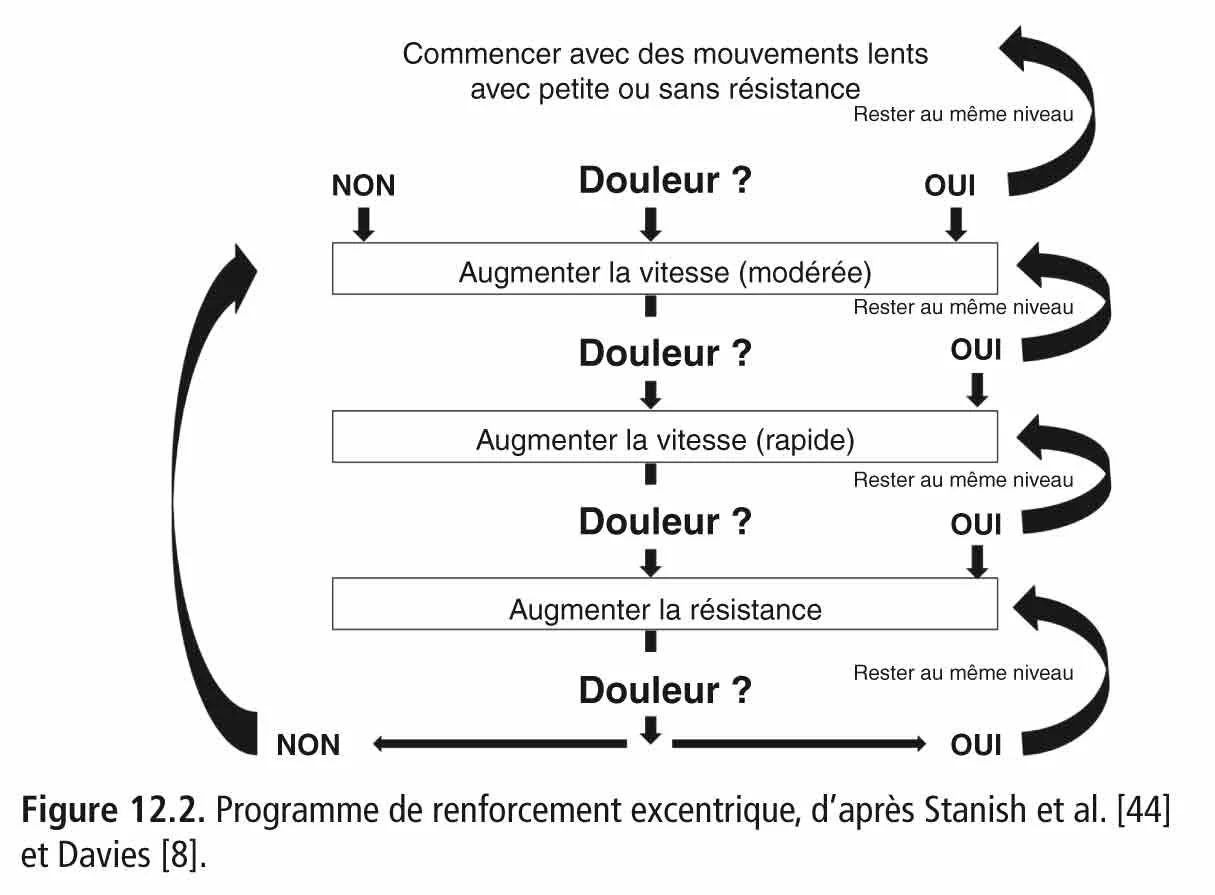
Figure 12.2
Tendinopathie patellaire Dans le cadre d’une tendinopathie chronique, le renforcement musculaire excentrique apparaît être le traitement de référence [46]. L’outil isocinétique a donc toute sa place pour permettre de réaliser ce renforcement en contrôlant parfaitement les paramètres d’amplitude, de vitesse et d’intensité de la contraction musculaire. Jensen et Di Fabio [47] ont rapporté en 1989 l’efficacité d’un programme de renforcement musculaire isocinétique en mode excentrique sur dynamomètre isocinétique; le programme est rapporté dans l’ encadré 12.6.
Encadré 12.6
Proposition de programme de renforcement musculaire isocinétique dans la tendinopathie patellaire, d’après Jensen et Di Fabio [47]
Ciblés sur les extenseurs du genou
Durant 8 semaines à raison de 3 sessions par semaine
Mode de contraction excentrique
5 répétitions par série ; effort maximal pour chaque répétition de chaque série
Vitesses angulaires de 30°/s à 70°/s, en augmentant progressivement la vitesse angulaire chaque semaine:
Semaine 1: 6 séries de 5 répétitions à 30°/s (6 x 5 à 30°/s)
Semaine 2: 4 x 5 à 30°/s + 4 x 5 à 35°/s
Semaine 3: 4 x 5 à 30°/s + 4 x 5 à 35°/s + 4 x 5 à 40°/s
Semaine 4: 4 x 5 à 30°/s + 4 x 5 à 40°/s + 4 x 5 à 45°/s
Semaine 5: 4 x 5 à 30°/s + 4 x 5 à 40°/s + 4 x 5 à 50°/s
Semaine 6: 4 x 5 à 30°/s + 4 x 5 à 45°/s + 4 x 5 à 60°/s
Semaine 7: 4 x 5 à 30°/s + 4 x 5 à 50°/s + 4 x 5 à 65°/s
Semaine 8 : 4 x 5 à 30°/s + 4 x 5 à 50°/s + 4 x 5 à 70°/s
« Heavy Slow Resistance » training
Dans la même lignée, il est intéressant de mentionner ici l’émergence récente d’autres protocoles que ceux purement excentriques rappelés précédemment ; il s’agit notamment du « Heavy Slow Resistance » training (HSR) qui peut parfaitement être appliqué en isocinétisme tant au niveau de la cheville que du genou. Présent dans la littérature anglo-saxonne depuis quelques années, ce type de travail est souvent présenté comme une alternative (voire même une amélioration) au travail excentrique type Stanish dans le traitement des tendinopathies.
Tout est parti du constat de chercheurs suspectant que le travail purement excentrique « cassait » trop de fibres par rapport à ce qu’il en réparait, en d’autres termes : en mode excentrique, le catabolisme est supérieur à l’anabolisme. En conséquence, des stratégies de remplacement furent explorées : travail uniquement statique (en tout cas en phase initiale) ou protocoles jumelant modes concentrique et excentrique: c’est le cas du HSR.
Le HSR présente beaucoup d’avantages par rapport à l’excentrique pur, même si les études sont encore trop rares pour être affirmatif:
Meilleur renouvellement du collagène [48]
Meilleur ratio durée/efficacité : 107 min/semaine pour le HSR contre 308 pour l’excentrique [49]
Meilleure compliance et meilleure satisfaction des patients [48].
L’un des points majeurs dans la théorie du HSR est qu’il est préférable de privilégier la charge plutôt que le type de contraction: peu importent au final le mode de contraction, ce qui compte c’est de mettre le tendon sous une tension importante afin de stimuler au mieux (ou au plus, en fait) la synthèse de collagène. Ceci va complètement dans le sens d’une application pratique des protocoles HSR sur dynamomètre isocinétique où la charge est maximale tout au long de la course articulaire contrairement à une application isotonique classique.
Un peu plus en détail, le programme HSR dure en tout 12 semaines. Dans les règles de l’art, il faut pratiquer 4 séries de l’exercice proposé avec 2 à 3 min de récupération entre ces séries. Le nombre de répétitions par série s’organise comme suit:
15 répétitions maximums (RM) pendant 1 semaine
12 RM durant les semaines 2 et 3
10 RM durant les semaines 4 et 5
8 RM durant les semaines 6 et 8
6 RM durant les semaines 9 et 12
En conditions classiques isotoniques, les répétitions maximums sont faites avec des charges de plus en plus lourdes puisqu’elles sont de moins en moins nombreuses. En isocinétisme, le patient doit apprendre à gérer ses intensités de contraction afin de « tenir la distance ».
Une autre caractéristique est qu’une répétition comporte 3 s de contraction concentrique et 3 s de contraction excentrique, donc 6 s au total. Encore une fois, ceci est facile à mettre en œuvre en isocinétisme en réglant correctement la vitesse angulaire au préalable.
Au final, même si le programme HSR a été conçu avec des exercices effectués en chaîne fermée et en mode isotonique (comme celui de Stanish à l’origine), le concept de contractions consécutives concentrique et excentrique à vitesse lente, avec des charges importantes est tout à fait transférable sur dynamomètre isocinétique.
Rééducation isocinétique des lésions musculaires
Dans le cadre d’une lésion musculaire, il existe actuellement un consensus professionnel sur la prise en charge thérapeutique initiale (phase aiguë) qui doit suivre le protocole adapté à tous les traumatismes aigus de l’appareil locomoteur: le protocole GREC (ou RICE pour les Anglo-Saxons) : Glace, Repos (relatif), Élévation, Contention (ou Compression), qui permet de contrôler l’hématome, l’œdème et la douleur [50,51]. Le repos (relatif) a pour objectif de limiter toutes les tensions musculaires pour éviter l’aggravation de la lésion et permettre un début de cicatrisation, sans arrêter totalement les sollicitations musculaires (en pratique activités autolimitées par la douleur, stopper toutes les activités douloureuses) [51]. Il a été rapporté que la mobilisation précoce est plus efficace que l’immobilisation pour la régénération musculaire [50].
Dès que le patient peut marcher normalement sans douleur et réaliser une contraction isométrique sous-maximale (50-70 %), on peut débuter la phase de remodelage [51]. Elle a pour objectif de guider la cicatrisation pour récupérer un tissu musculaire fonctionnel : élastique et contractile, par des sollicitations progressivement de plus en plus importantes, principalement par des étirements et des exercices excentriques très doux, tout en respectant la règle de la non-douleur [51]. Les programmes privilégiant les activités en excentrique ont montré leur meilleure efficacité par rapport à des programmes avec des exercices plutôt concentriques [52].
Enfin, dès que le patient a retrouvé une amplitude articulaire et souplesse physiologique, une force musculaire cotée à 5/5 au testing manuel, et une possibilité fonctionnelle à 50 % sans douleur, il attaque la phase de fonctionnelle de retour à la compétition qui consiste à poursuivre l’augmentation progressive de l’intensité et du volume des sollicitations, tout en respectant la non-douleur, pour retrouver une force musculaire comparable à celle du côté opposé sans déséquilibre agoniste/antagoniste [51] .
Ainsi, les programmes de rééducation vont avoir pour objectif la récupération d’une mobilité et d’une force musculaire physiologique tout en respectant la règle de la non-douleur. Dans ce contexte, compte tenu du fait qu’il est conseillé de reprendre une sollicitation musculaire rapidement, en augmentant progressivement les contraintes d’amplitude, d’intensité et de volume, tout en faisant attention à ne pas faire récidiver la lésion, l’outil isocinétique est très pertinent pour permettre cette rééducation analytique avec un contrôle des paramètres d’amplitude, de vitesse de mouvement, de force développée, de modes de contraction, tout en suivant de manière objective de la récupération de la force. Il a non seulement un intérêt comme outil de renforcement musculaire pour le gain de force maximale, et mais aussi pour guider la cicatrisation et la régénération musculaire par le mode excentrique avec des contractions précoces sous-maximales et indolores.
Pour guider la cicatrisation, la rééducation doit être très extrêmement surveillée et réalisée avec prudence afin de ne pas retarder la cicatrisation ou être la source de récidive [53]. L’outil isocinétique permet aussi une objectivation des progrès par une évaluation quantitative ou qualitative de la force développée à tout moment du programme de renforcement, et permet de guider le renforcement afin d’avoir une balance agoniste/antagoniste dans les normes physiologiques et des courbes isocinétiques physiologiques. En suivant cette philosophie d’augmentation progressive des contraintes musculaire, Four [45] a proposé un programme de renforcement musculaire isocinétique dans le cadre des lésions musculaires qui est présenté dans l’encadré 12.7.
Encadré 12.7
Proposition de programme de renforcement musculaire isocinétique dans le cadre des lésions musculaires, d’après Four [45]
Ciblés sur les muscles concernés
En respectant la non-douleur
3 séances par semaine (au minimum)
Mode de contraction excentrique, à vitesse très lente (5°/s)
4 séries de 10 répétitions
Intensité < seuil douloureux
Amplitude limitée (en course externe)
Augmentation progressive de l’amplitude et de la vitesse angulaire, en respectant la non-douleur, un paramètre à la fois
Dès que le patient atteint 80 % des valeurs enregistrées sur le côté controlatéral sain, il peut augmenter l’intensité progressivement jusqu’à intensité maximale, à raison de 6 à 10 séries de 4 à 6 répétitions.
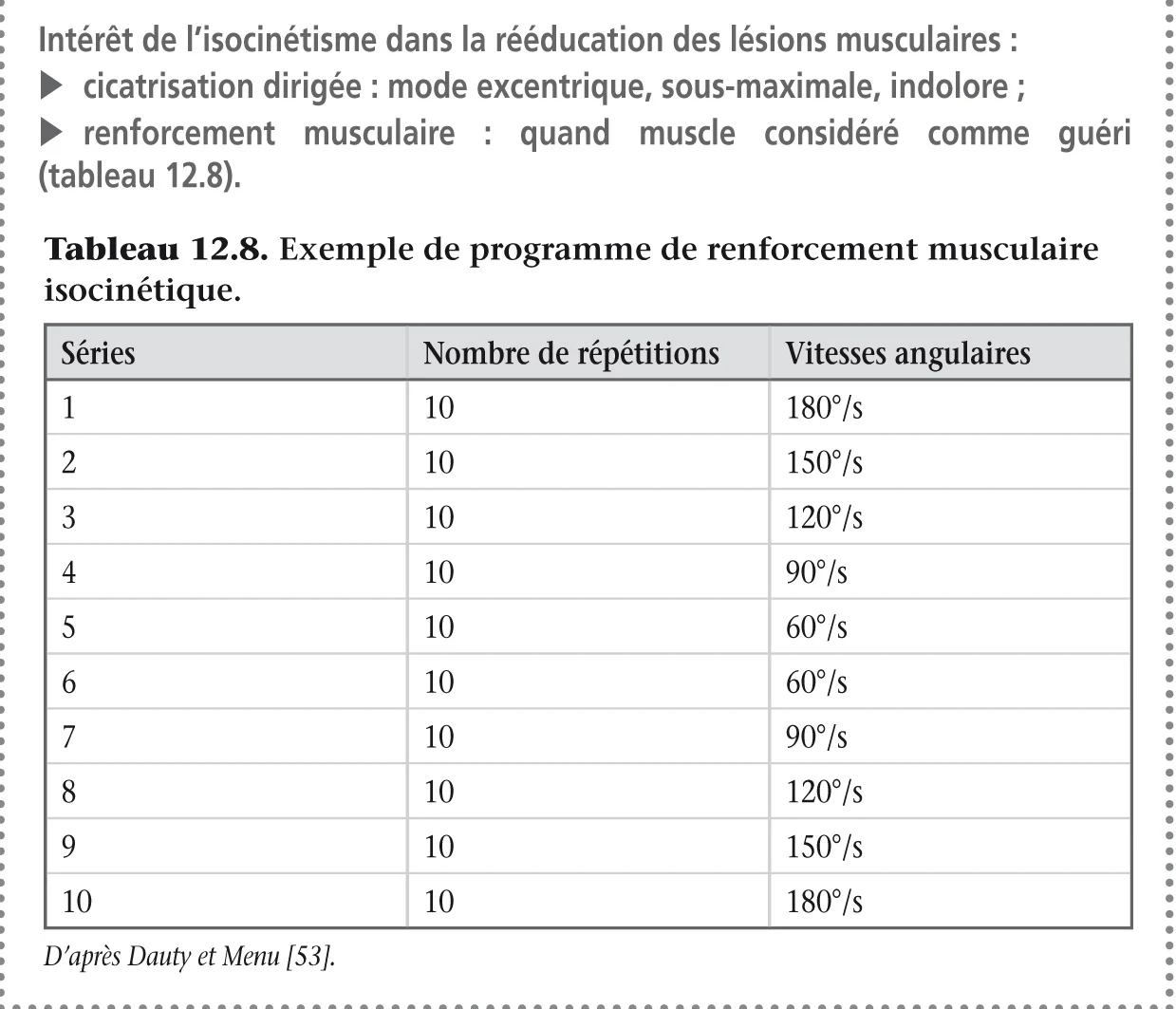
Tableau 12.8
Rééducation isocinétique des pathologies neurologiques
Tout comme l’usage des dynamomètres isocinétiques dans le cadre de l’évaluation des pathologies neurologiques, l’isocinétisme connaît un intérêt et une utilisation récente dans le cadre de la rééducation des pathologies neurologiques. Nous traiterons dans cette partie l’usage de l’isocinétisme dans le cadre de l’hémiplégie vasculaire de l’adulte et de la sclérose en plaque, qui représentent les pathologies neurologiques pour lesquelles le plus de données sont disponibles.
Hémiplégie vasculaire de l’adulte
La définition de l’hémiplégie vasculaire de l’adulte est donnée dans le chapitre 9. La rééducation à base de renforcement musculaire dans le cadre des pathologies neurologiques est un concept relativement récent. En effet, le renforcement musculaire a longtemps été contre-indiqué dans les pathologies neurologiques centrales car il risquait d’entretenir voire d’augmenter la spasticité.
Cependant, comme dans le contexte de beaucoup de pathologies chroniques ou source de handicap, l’hémiplégie vasculaire est à l’origine d’un syndrome de déconditionnement physique à l’effort. D’une part, le handicap moteur de l’hémiplégie vasculaire entraîne une diminution de la participation aux activités physiques, et notamment aux activités de la vie quotidienne. Ainsi, se met en place le cercle vicieux du déconditionnement physique : « moins on en fait moins on peut en faire ». D’autre part, la pathologie neurologique entraîne une fatigabilité plus importante à l’effort, avec notamment une fatigue centrale qui correspond à une fatigabilité de la commande motrice centrale. Et enfin, l’amyotrophie et la perte de force musculaire entraînent une diminution de la capacité physique aérobie (diminution de la consommation maximale d’oxygène), et une diminution des capacités cardio-vasculaires.
Ainsi, l’utilisation de l’isocinétisme dans la rééducation de l’hémiplégie vasculaire de l’adulte prend son intérêt dans les possibilités de renforcement musculaire offert par l’isocinétisme (contrôle de la résistance, contrôle de l’amplitude, contrôle du mode de contraction…). Le renforcement musculaire va permettre une récupération fonctionnelle par le gain de force et de performance motrice, mais aussi par le gain de capacité physique aérobie.
Actuellement, il n’existe pas de protocole de renforcement musculaire isocinétique dont l’efficacité a été validée scientifiquement chez des patients hémiplégiques. Néanmoins, le tableau 12.9 rapporte les caractéristiques de trois programmes de renforcement isocinétique utilisé chez les patients hémiplégiques d’origine vasculaire qui ont montré une efficacité sur les paramètres fonctionnels de marche. Les sujets atteints d’hémiplégie vasculaire n’ont pas assez de capacités neuromusculaires pour suivre un programme de renforcement musculaire en mode concentrique. En effet, les longues séries de contractions musculaires induiraient une fatigue prématurée, qui ne permettrait pas de faire un programme suffisant pour un bénéfice fonctionnel. De ce fait, il est donc conseillé d’utiliser le mode de contraction excentrique dans la mesure du possible. En effet, le mode excentrique permet un développement de force plus important que le mode concentrique tout en sollicitant beaucoup moins les capacités cardio-vasculaires (voir chapitres 3 et 11 ). L’ encadré 12.8 résume également l’ensemble des points importants à respecter afin que chaque protocole soit réalisé dans les meilleures conditions méthodologiques et de sécurité.
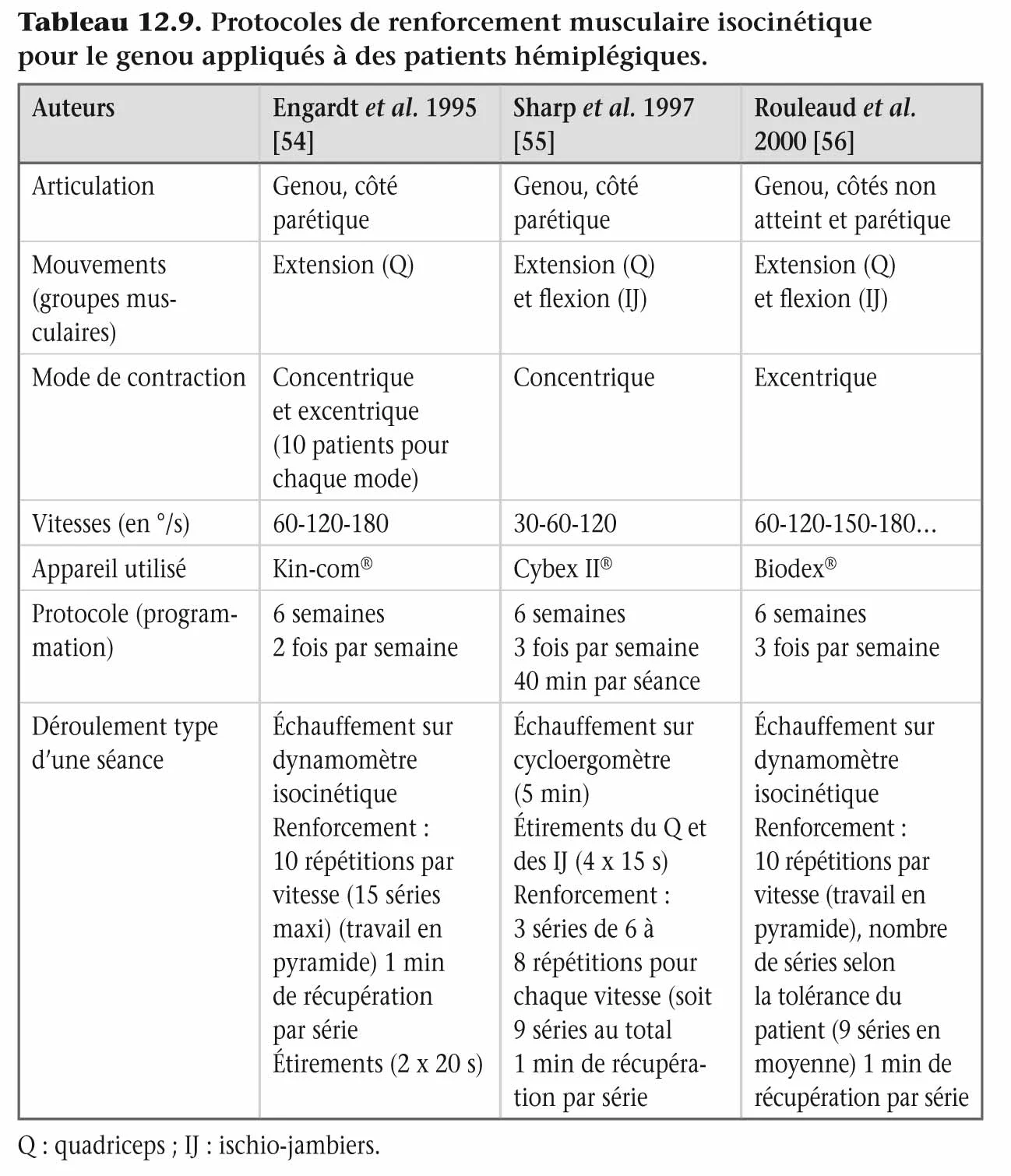
Tableau 12.9
Encadré 12.8
Points importants à respecter pour la réalisation d’un programme de renforcement musculaire isocinétique des fléchisseurs et extenseurs du genou dans le cadre de l’hémiplégie vasculaire de l’adulte
Patient en position assise.
Siège du dynamomètre incliné entre 0 et 10° par rapport à la verticale.
Sanglage du thorax, de l’abdomen, et de la cuisse. Axe de rotation du dynamomètre aligné avec celui du genou.
Bras croisé sur le thorax.
Limites individuelles de flexion et d’extension du genou défi nies sur un mode passif, dans la mesure du possible programmées à 95°.
Compensation active de gravité à utiliser.
Familiarisation du sujet au mode de contraction.
La plupart des travaux et notamment les études présentés dans le tableau 12.9 font état d’une utilisation de l’isocinétisme pour le membre inférieur, et spécifiquement les fléchisseurs et extenseurs du genou [54-56]. L’outil isocinétique peut également être utilisé dans le cadre de la rééducation du membre supérieur du patient hémiplégique. La littérature reste cependant assez pauvre dans ce domaine. Deux études rapportent des protocoles de renforcement musculaire concernant les muscles de l’épaule et du coude ; les protocoles utilisés sont résumés dans le tableau 12.10. Le mode concentrique et le mode excentrique ont été utilisés, à des vitesses lentes à moyennes (30°/s à 120°/s). Le nombre de séances hebdomadaires (3), la durée de ces séances (40 à 45 min), le nombre de séries (3) et le nombre de répétitions par série (10 à 20) sont fortement inspirés des protocoles utilisés pour le renforcement musculaire isocinétique des membres inférieurs. Aucun travail n’a été publié à notre connaissance sur le renforcement musculaire isocinétique des muscles du poignet et/ou des doigts.
Ainsi, l’utilisation du renforcement musculaire isocinétique dans le cadre de l’hémiplégie vasculaire de l’adulte présente un intérêt en association avec les autres techniques de rééducation plus classiques, à la fois pour permettre un gain de force musculaire, mais aussi des capacités physiques, dans une finalité d’amélioration de la fonction et de l’autonomie des patients.
Sclérose en plaque
Dans le cadre de la sclérose en plaque, il a été longtemps déconseillé au patient de pratiquer une activité physique, de peur qu’elle entraîne une aggravation de l’évolution de la maladie, et de part la fatigue importante induite par la pathologie. Par conséquent, les patients atteints de sclérose en plaque ont une activité physique moins importante que les sujets indemne de pathologies, mais également que les patients atteints d’autres pathologies chroniques neurologiques ou non.
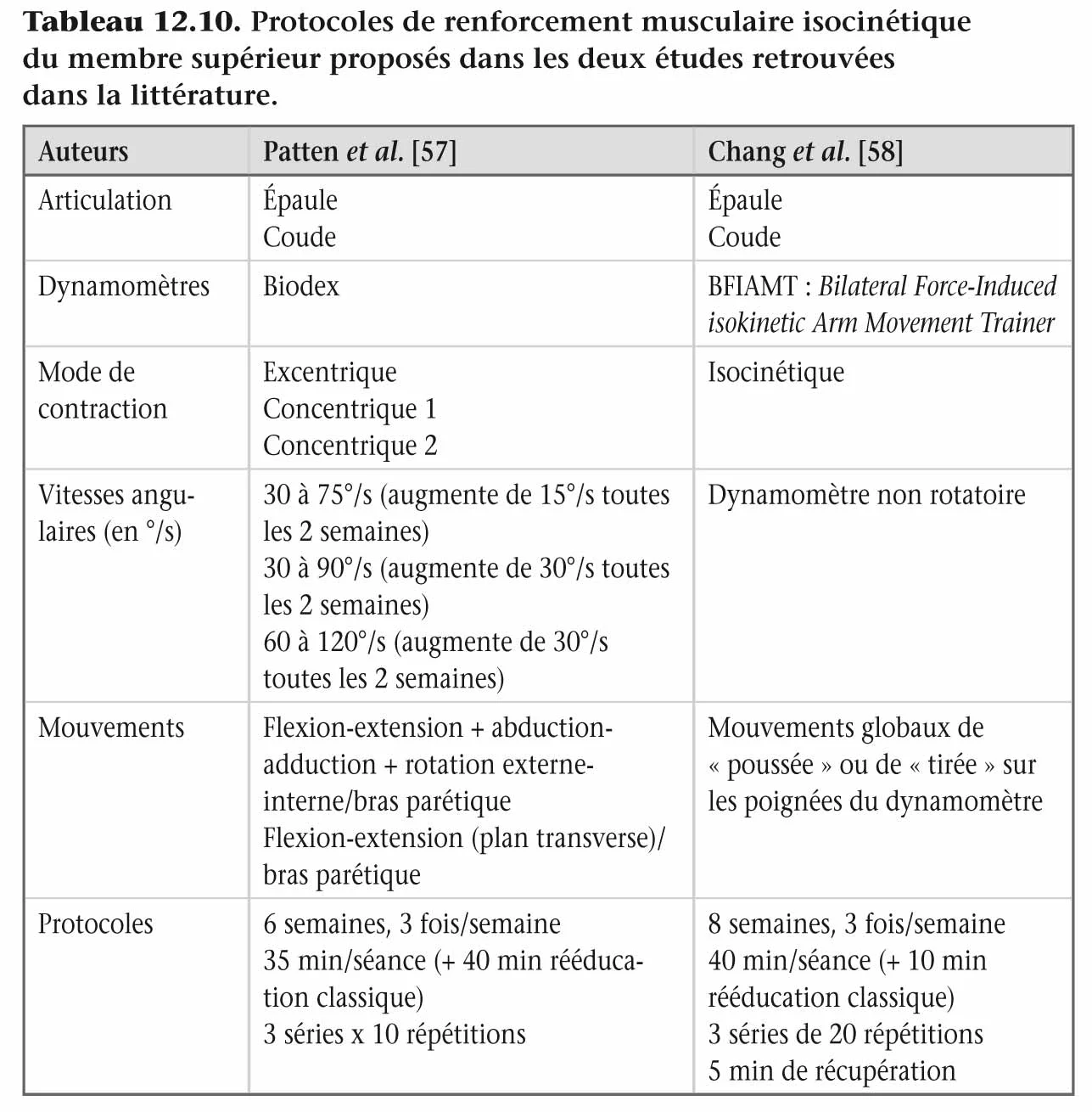
Tableau 12.10
De plus, comme pour l’hémiplégie vasculaire, la prise en charge devait être axée sur un travail de contrôle musculaire et d’inhibition de la spasticité en proscrivant le renforcement musculaire qui risquait d’aggraver la spasticité.
Actuellement, les pratiques médicales et les recommandations ont changé : la tendance de la prise en charge des patients atteints de sclérose en plaque s’articule essentiellement autour du réentraînement à l’effort à intensité modérée (entraînement cardio-respiratoire), mais également autour d’un renforcement musculaire [59]. En effet, dans la sclérose en plaque, le déficit musculaire est fréquent [60] .
Cela a un retentissement sur la qualité de la marche, et est très souvent associé à un déconditionnement à l’effort [60] . Les études traitant du renforcement musculaire isocinétique dans ce cadre de la sclérose en plaque sont quasiment inexistantes. Gallien et al. [61] ont rapporté un protocole isocinétique basé uniquement sur le renforcement musculaire des ischio-jambiers en mode excentrique. Le protocole de renforcement isocinétique proposé était le suivant : 12 séances en excentrique de renforcement des ischio-jambiers à vitesse lente (15°/s à 25°/s) avec biofeedback visuel, à raison de 7 séries de 8 répétitions avec 60 s de pause entre chaque série. Ces mêmes auteurs préconisaient cependant de ne pas oublier le renforcement musculaire des quadriceps (maintenir le verrouillage actif du genou), ainsi que le travail des fléchisseurs de hanche en cas de déficit perturbant le passage du pas. De ce fait, un renforcement musculaire également du psoas est également proposé de la manière suivante: 5 séries de 5 répétitions à 15°/s, 20°/s, 25°/s avec 60 s de pause entre chaque série.
Ainsi, l’utilisation du renforcement musculaire isocinétique dans le cadre de la sclérose en plaque semble potentiellement intéressant et pertinent, en association avec les autres techniques de rééducation plus classiques, dans un objectif de gain de la force musculaire et d’augmentation des capacités physiques, dans une finalité d’amélioration de la fonction et de l’autonomie des patients.
Rééducation isocinétique des pathologies cardio-vasculaires
Les patients atteints de pathologies cardiovasculaires se caractérisent, en général, par une performance aérobie limitée due, d’une part aux phénomènes physiopathologiques de ces affections, et d’autre part à l’inactivité physique conduisant à une intolérance à l’effort (voir chapitre 10 ). L’altération de la fonction musculaire périphérique a été largement étudiée chez les sujets atteints de pathologies cardio-vasculaires [62,63], et elle a été décrite comme une des origines d’intolérance à l’exercice et de la genèse de la dyspnée [64] .
Dans ce cadre des pathologies cardio-vasculaires, il semblerait que l’outil isocinétique soit utilisé dans un cadre de renforcement musculaire des membres inférieurs, et plus précisément des muscles extenseurs et fléchisseurs du genou [65].
Il existe un faible nombre de travaux traitant du reconditionnement de la fonction musculaire dans les pathologies cardio-vasculaires. L’étude de Casillas et al. [65] rapportaient une différence de gains de force musculaire entre un réentraînement musculaire en mode concentrique et en mode excentrique sur un même type d’ergocycle isocinétique chez des patients coronariens. Deux groupes de 7 patients ont été inclus dans ce programme de réentraînement à l’effort de 3 séances par semaine durant 5 semaines. En termes de tolérance, les résultats montraient qu’aucun de ces patients n’avait présenté de phénomènes douloureux musculaires en relation avec l’entraînement excentrique ou concentrique. Il n’a pas été noté de malaise, de déséquilibre de la tension artérielle ou de phénomène d’intolérance cardiaque (notamment troubles du rythme). Ils rapportaient une amélioration identique aux deux types de réentraînement concernant les paramètres aérobies et d’endurance. Mais une amélioration significativement plus importante a été notée pour le paramètre de force musculaire évalué en mode isométrique: + 17 % avec un renforcement en mode de contraction excentrique vs 7 % avec un renforcement en mode de contraction concentrique.
Le reconditionnement musculaire en mode excentrique permettrait donc un gain de force supérieur qu’en mode concentrique, et avec des sollicitations cardio-vasculaires moindres. Ce type de renforcement nous paraît donc être le plus adapté aux patients atteints de pathologies cardiovasculaires.
Cependant, la littérature reste relativement pauvre quant à l’utilisation de l’isocinétisme avec des dynamomètres « classiques » dans le renforcement musculaire des pathologies cardio-vasculaires. Nous ne retrouvons qu’une seule étude de Ghroubi et al. [66] qui a proposé un renforcement musculaire isocinétique sur dynamomètre de type Cybex Norm 2 chez des patients ayant subi un pontage aorto-coronaire. Le protocole utilisé était le suivant : 10 séries de flexion et d’extension du genou en mode concentrique à 180°/s dans une fourchette d’intensité variant de 20 à 30 % du moment de force maximum. Chaque série durait 1 min et était séparée par un temps de repos d’1 min également. La durée de travail total (repos exclus) était de 20 min se faisant à une fréquence cardiaque cible de 70 % de la fréquence cardiaque de réserve. Les résultats n’ont montré aucun symptôme cardio-vasculaire indésirable à type d’arythmie ou d’anomalie du segment ST. L’augmentation de la force musculaire des quadriceps était d’environ 50 % (bilatérale) et d’environ 7 % pour les ischiojambiers.
Ainsi, l’utilisation du renforcement musculaire isocinétique dans le cadre des pathologies cardio-vasculaires semble permettre un gain de la force musculaire, surtout en mode de contraction excentrique, avec une bonne tolérance de l’exercice par les patients, si les règles de bonne pratique sont respectées ( encadré 12.9 ).
Encadré 12.9
Règles de bonnes pratiques dans le cadre du renforcement musculaire chez des patients atteints de pathologies cardio-vasculaires
Visite médicale préalable
Réalisation d’une épreuve d’effort pour déterminer les fréquences cardiaques cibles
Surveillance de la tolérance des patients par observation, interrogatoire régulier et monitoring cardiaque tout au long du renforcement
Contrôle de l’intensité et du volume de l’exercice
Perspectives
À la lumière des propos présentés dans ce chapitre, il apparaît clairement que l’isocinétisme saurait être un outil ou moyen pertinent à associer dans la prise en charge rééducative des patients. Mais face à cet intérêt clair, et une probable utilisation en pratique clinique courante, il n’existe que très peu de publications scientifiques rapportant des protocoles de renforcement musculaires isocinétiques et encore moins d’études analysant l’efficacité de tel type de prise en charge par rapport à des programmes conventionnels de renforcement ou de rééducation. Une perspective importante est donc l’évaluation objective avec un haut niveau de preuve scientifique de l’efficacité de l’isocinétisme en renforcement ou rééducation, afin de mieux définir sa place dans la prise en charge rééducative.
Points clés
L’outil et le mode de contraction isocinétique apparaissent être des compléments intéressants dans la rééducation, pour le renforcement musculaire , par la possibilité de développer une force maximale tout au long de l’amplitude, mais aussi les possibilités de contrôle de différents paramètres (position, amplitude, vitesse, mode de contraction, résistance opposée, intensité et volume des exercices). De plus, les dynamomètres isocinétiques offrent la possibilité d’utiliser, de manière contrôlée et avec sécurité, le mode de contraction excentrique, qui s’avère être bénéfique au niveau du gain de force musculaire, est un mode très intéressant pour guider la cicatrisation et la régénération musculaire et tendineuse, avec une sollicitation cardio-respiratoire moindre dans le cas de pathologies à risques. Les applications de l’isocinétisme en rééducation sont clairement le renforcement musculaire, mais les dynamomètres isocinétiques peuvent aussi être utilisés pour le gain d’amplitudes articulaires ou le gain de proprioception.
Références
Vandewalle H . Principes généraux de l’entrainement physique . In: Rochcongar P , editor.
Médecine du Sport Pour le Praticien. Paris : Masson ; 2005 . p. 69 – 75 .
McArdle WD , Katch FI , Katch VL . Muscular strength : Training muscles to become stronger . Exercise Physiology: Nutrition, Energy, and Human Performance . Baltimore, USA : Lippincott Williams & Wilkins ; 2010 . p. 490 – 532 .
Remaud A , Cornu C , Guevel A . Neuromuscular adaptations to 8-week strength training: isotonic versus isokinetic mode . Eur J Appl Physiol 2010 ; 108 ( 1 ) : 59 – 69 . Encadré 12.9 Règles de bonnes pratiques dans le cadre du renforcement musculaire chez des patients atteints de pathologies cardio-vasculaires visite médicale préalable ; réalisation d’une épreuve d’effort pour déterminer les fréquences cardiaques cibles ; surveillance de la tolérance des patients par observation, interrogatoire régulier et monitoring cardiaque tout au long du renforcement ; contrôle de l’intensité et du volume de l’exercice.
Guilhem G , Cornu C , Guevel A . Neuromuscular and muscle-tendon system adaptations to isotonic and isokinetic eccentric exercise . Ann Phys Rehabil Med. 2010 ; 53 ( 5 ) : 319 – 41 .
Brown L . . In: Brown LE , editor. Isokinetics in Human Performance . Davie, Florida : Human Kinetics ; 2000 .
Chan KM , Maffulli N , Korkia P , Li RCT . Principles and Pratice of Isokinetics in Sports Medicine and Rehabilition . Hong Kong : Williams & Wilkins ; 1996: 37 .
Dvir Z , Isokinetics : . 2nd edition ed. Muscle Testing, Interpretation, and Clinical Applications , 2nd . Tel-Aviv Univ., Israel : Churchill Livingstone ; 2004 .
Davies G . . In: Davies G , editor. A Compendium of Isokinetics in Clinical Usage and Rehabilitation Techniques . 4th Edition ed Onalaska, Wisconsin, USA : S & S Publishers ; 1992 .
Codine P , Bernard PL , Pocholle M , Herisson C . [Isokinetic strength measurement and training of the shoulder: methodology and results] . Ann Readapt Med Phys 2005 ; 48 ( 2 ) : 80 – 92 .
Calmels P , Ribinik P , Barrois B , Le Moine F , Yelnik AP . Physical and rehabilitation medicine (PRM) care pathways: “patients after knee ligament surgery”. Ann Phys Rehabil Med. 2011 ; 54 ( 8 ) : 501 – 5 .
Johnson D . Controlling Anterior Shear During lsokinetic Knee Extension Exercise. J Orthop Sports Phys Ther. 1982 ; 4 ( 1 ) : 23 – 31 .
Mangine RE , Eifert-Mangine M . Isokinetic approach to selected knee pathologies .
A compendium of isokinetics in clinical usage and rehabilitation technique . Onalaska : S&S Publishers ; 1992 . p. 285 – 306 .
Grimby G , Gustafsson E , Peterson L , Renstrom P . Quadriceps function and training after knee ligament surgery . Med Sci Sports Exerc 1980 ; 12 ( 1 ) : 70 – 5 .
Timm KE . Postsurgical knee rehabilitation. A five year study of four methods and 5,381 patients . Am J Sports Med. 1988 ; 16 ( 5 ) : 463 – 8 .
Pocholle M , Codine P . Rééducation des ligamentoplasites : Choix d’un protocole isocinétique . Ann Kinésither. 1991 ; 18 ( 7-8 ) : 363 – 8 .
Bennett JG , Stauber WT . Evaluation and treatment of anterior knee pain using eccentric exercise . Med Sci Sports Exerc. 1986 ; 18 ( 5 ) : 526 – 30 .
Trudelle-Jackson E , Meske NB , Highgenboten C , Jackson AW . Eccentric/ Concentric torque defi cits in the quadriceps muscle . J Orthop Sports Phys Ther. 1989 ; 11 ( 4 ) : 142 – 5 .
Conway A , Malone TR , Conway P . Patellar alignment/tracking : effect on force output and perceived pain . Isokinet Exerc Sci. 1992 ; 2 : 9 – 17 .
Heintjes E , Berger MY , Bierma-Zeinstra SM , Bernsen RM , Verhaar JA , Koes BW . Exercise therapy for patellofemoral pain syndrome . Cochrane Database Syst Rev. 2003 ; ( 4 ) CD003472 .
Edouard P , Degache F , Calmels P . Intérêt du travail musculaire excentrique dans le traitement des syndromes douloureux fémoro-patellaires . In: Croisier JL , Codine P , editors. Exercice musculaire excentrique . Paris : Masson ; 2009 . p. 113 – 8 .
Thomee R , Augustsson J , Karlsson J . Patellofemoral pain syndrome : a review of current issues . Sports Med. 1999 ; 28 ( 4 ) : 245 – 62 .
Bruyere O , Cooper C , Pelletier JP , Branco J , Luisa Brandi M , Guillemin F , Hochberg MC , Kanis JA , Kvien TK , Martel-Pelletier J , Rizzoli R , Silverman S , Reginster JY . An algorithm recommendation for the management of knee osteoarthritis in Europe and internationally : a report from a task force of the European Society for Clinical and Economic Aspects of Osteoporosis and Osteoarthritis (ESCEO) . Semin Arthritis Rheum. 2014 ; 44 ( 3 ) : 253 – 63 .
O’Reilly S , Jones A , Doherty M . Muscle weakness in osteoarthritis .
Curr Opin Rheumatol
. 1997 ; 9 ( 3 ) : 259 – 62 .
Coudeyre E , Jegu A-G , Giusiniani M , Marrel J-P , Edouard P , Pereira B . Isokinetic muscle strengthening for knee osteoarthritis : A systematic review of randomized controlled trials with meta-analysis . Ann Phys Rehabil Med. 2016 Apr 11 ; doi : 10.1016/j.rehab.2016.01.013. [Epub ahead of print] .
Jegu AG , Pereira B , Andant N , Coudeyre E . Effect of eccentric isokinetic strengthening in the rehabilitation of patients with knee osteoarthritis : Isogo, a randomized trial . Trials
. 2014 ; 15 : 106 .
Edouard P , Degache F , Beguin L , Samozino P , Gresta G , Fayolle-Minon I , Farizon F , Calmels P . Rotator cuff strength in recurrent anterior shoulder instability . J Bone Joint Surg Am. 2011 ; 93 ( 8 ) : 759 – 65 .
Gremion G , Mora C . Isocinétisme et rééducation de l’épaule instable multidirectionnelle non opérée . Isocinétisme et médecine de rééducation . Paris : Masson ; 1991 . p. 50 – 4 .
Brostrom LA , Kronberg M , Nemeth G , Oxelback U . The effect of shoulder muscle training in patients with recurrent shoulder dislocations . Scand J Rehabil Med. 1992 ; 24 ( 1 ) : 11 – 5 .
Ide J , Maeda S , Yamaga M , Morisawa K , Takagi K . Shoulder-strengthening exercise with an orthosis for multidirectional shoulder instability : quantitative evaluation of rotational shoulder strength before and after the exercise program . J Shoulder Elbow Surg. 2003 ; 12 ( 4 ) : 342 – 5 .
Edouard P , Beguin L , Degache F , Fayolle-Minon I , Farizon F , Calmels P . Recovery of rotators strength after latarjet surgery . Int J Sports Med. 2012 ; 33 ( 9 ) : 749 – 55 .
Mazas Y , Lanay J-F , Adèle M-F . Rééducation isocinétique de l’épaule : Rééducation de l’instabilité . In: Pocholle M , Codine P , editors. Isocinétisme et Médecine Sportive, . Paris : Masson ; 1998 . p. 125 – 31 .
Pocholle M . La rééducation isocinétique . Ann. Kinésither. 2001 ; 28 ( 6 ) : 247 – 52 .
Caby I , Olivier N , Mendelek F , Bou Kheir R , Vanvelcenaher J , Pelayo P . Functional restoration of the spine : effect of initial pain level on the performance of subjects with chronic low back pain . Pain Res Manag 2014 ; 19 ( 5 ) : e133 – 8 .
Timm KE . Case studies : use of the Cybex extension fl exion unit in the rehabilitation of back patients . J Orthop Sports Phys Ther. 1987 ; 8 : 578 – 81 .
Calmels P , Jacob JF , Fayolle-Minon I , Charles C , Bouchet JP , Rimaud D . Thomas T. [Use of isokinetic techniques vs standard physiotherapy in patients with chronic low back pain. Preliminary results] . Ann Readapt Med Phys 2004 ; 47 ( 1 ) : 20 – 7 .
Vanvelcenaher J , Raevel D , O’Miel G , Voisin P , Struk P , Weissland T . Programme de restauration fonctionelle du rachis dans les lombalgies chroniques . Encycl Med Chir
1999 ; 26-294-B-10 .
Fourchet F . Isocinétisme et cheville : bilans, rééducation et prévention en traumatologie . Sciences & Motricité 2014 ; 85 : 65 – 76 .
Yildiz Y , Aydin T , Sekir U , Hazneci B , Komurcu M , Kalyon TA . Peak and end range eccentric evertor/concentric invertor muscle strength ratios in chronically unstable ankles: comparison with healthy individuals . J Sports Sci Med.
Witchalls J , Blanch P , Waddington G , Adams R . Intrinsic functional defi cits associated with increased risk of ankle injuries: a systematic review with metaanalysis .
Br J Sports Med. 2012 ; 46 ( 7 ) : 515 – 23 .
Rowe V , Hemmings S , Barton C , Malliaras P , Maffulli N , Morrissey D . Conservative management of midportion Achilles tendinopathy: a mixed methods study, integrating systematic review and clinical reasoning . Sports Med. 2012 ; 42 ( 11 ) : 941 – 67 .
Kearney R , Costa ML . Insertional achilles tendinopathy management : a systematic review . Foot Ankle Int. 2010 ; 31 ( 8 ) : 689 – 94 .
Alfredson H , Pietila T , Jonsson P , Lorentzon R . Heavy-load eccentric calf muscle training for the treatment of chronic Achilles tendinosis . Am J Sports Med. 1998 ; 26 ( 3 ) : 360 – 6 .
Habets B , van Cingel RE . Eccentric exercise training in chronic mid-portion Achilles tendinopathy: a systematic review on different protocols . Scand J Med Sci Sports
. 2015 ; 25 ( 1 ) : 3 – 15 .
Stanish WD , Rubinovich RM , Curwin S . Eccentric exercise in chronic tendinitis . Clin Orthop Relat Res. 1986 ; ( 208 ) : 65 – 8 .
Four L. Isocinétisme et rééducation. Cours du DU Evaluation Biomécanique de la Performance Sportive, Université de Saint-Etienne, France. 2014.
Larsson ME , Kall I , Nilsson-Helander K . Treatment of patellar tendinopathy–a systematic review of randomized controlled trials . Knee Surg Sports Traumatol Arthrosc. 2012 ; 20 ( 8 ) : 1632 – 46 .
Jensen K , Di Fabio RP . Evaluation of eccentric exercise in treatment of patellar tendinitis .
Phys Ther. 1989 ; 69 ( 3 ) : 211 – 6 .
Kongsgaard M , Kovanen V , Aagaard P , Doessing S , Hansen P , Laursen AH , Kaldau NC , Kjaer M , Magnusson SP . Corticosteroid injections, eccentric decline squat training and heavy slow resistance training in patellar tendinopathy .
Scand J Med Sci Sports
. 2009 ; 19 ( 6 ) : 790 – 802 .
Beyer R , Kongsgaard M , Hougs Kjaer B , Ohlenschlaeger T , Kjaer M , Magnusson SP . Heavy Slow Resistance Versus Eccentric Training as Treatment for Achilles Tendinopathy : A Randomized Controlled Trial . Am J Sports Med. 2015 ; 43 ( 7 ) : 1704 – 11 .
Jarvinen TA , Jarvinen TL , Kaariainen M , Kalimo H , Jarvinen M . Muscle injuries: biology and treatment . Am J Sports Med . 2005 ; 33 ( 5 ) : 745 – 64 .
Edouard P , Serra J-M , Pruvost J , Depiesse F . [Muscle injury hamstring] .
J Traumatol Sport 2013 ; 30 : 176 – 84 .
Askling CM , Tengvar M , Tarassova O , Thorstensson A . Acute hamstring injuries in Swedish elite sprinters and jumpers: a prospective randomised controlled clinical trial comparing two rehabilitation protocols . Br J Sports Med . 2014 ; 48 ( 7 ) : 532 – 9 .
Dauty M , Menu P . Application de la méthode isocinétique chez le sportif . In: Rochcongar P , editor. Médecine du Sport Pour le Praticien, . Paris : Masson ; 2005 . p. 467 – 72 .
Engardt M , Knutsson E , Jonsson M , Sternhag M . Dynamic muscle strength training in stroke patients : effects on knee extension torque, electromyographic activity, and motor function . Arch Phys Med Rehabil. 1995 ; 76 ( 5 ) : 419 – 25 .
Sharp SA , Brouwer BJ . Isokinetic strength training of the hemiparetic knee: effects on function and spasticity . Arch Phys Med Rehabil. 1997 ; 78 ( 11 ) : 1231 – 6 .
Rouleaud S , Gaujard E , Petit H , Picard D , Dehail P , Joseph PA , Mazaux JM , Barat M . [Isokinetic exercise and gait training in hemiplegic patients] . Ann Readapt Med Phys
2000 ; 43 ( 8 ) : 428 – 36 .
Patten C , Dozono J , Schmidt S , Jue M , Lum P . Combined functional task practice and dynamic high intensity resistance training promotes recovery of upperextremity motor function in post-stroke hemiparesis: a case study . J Neurol Phys Ther . 2006 ; 30 ( 3 ) : 99 – 115 .
Chang JJ , Tung WL , Wu WL , Huang MH , Su FC . Effects of robot-aided bilateral force-induced isokinetic arm training combined with conventional rehabilitation on arm motor function in patients with chronic stroke . Arch Phys Med Rehabil. 2007 ; 88 ( 10 ) : 1332 – 8 .
Latimer-Cheung AE , Pilutti LA , Hicks AL , Martin Ginis KA , Fenuta AM , MacKibbon KA , Motl RW . Effects of exercise training on fi tness, mobility, fatigue, and health-related quality of life among adults with multiple sclerosis: a systematic review to inform guideline development .
Arch Phys Med Rehabil
2013 ; 94 ( 9 ) 1800-28 e3 .
Dalgas U , Stenager E , Jakobsen J , Petersen T , Hansen HJ , Knudsen C , Overgaard K , Ingemann-Hansen T . Resistance training improves muscle strength and functional capacity in multiple sclerosis . Neurology. 2009 ; 73 ( 18 ) : 1478 – 84 .
Gallien P , Nicolas B , Robineau S , Armand M , Rose E , Aubry JF , Petrilli S , Durufl e A . [Multiple Sclerosis reeducation: interest of isokinetics?] . Lett Med Phys Readapt
2013 ; 29 : 90 – 2 .
Buller NP , Jones D , Poole-Wilson PA . Direct measurement of skeletal muscle fatigue in patients with chronic heart failure . Br Heart J . 1991 ; 65 ( 1 ) : 20 – 4 .
Anker SD , Swan JW , Volterrani M , Chua TP , Clark AL , Poole-Wilson PA , Coats AJ . The infl uence of muscle mass, strength, fatigability and blood fl ow on exercise capacity in cachectic and non-cachectic patients with chronic heart failure . Eur Heart J. 1997 ; 18 ( 2 ) : 259 – 69 .
Ades PA . Cardiac rehabilitation and secondary prevention of coronary heart disease .
N Engl J Med. 2001 ; 345 ( 12 ) : 892 – 902 .
Casillas JM , Gremeaux V , Damak S , Feki A , Perennou D . Exercise training for patients with cardiovascular disease . Ann Readapt Med Phys. 2007 ; 50 ( 6 ) : 403 – 18 386-402 .
Ghroubi S , Elleuch W , Abid L , Abdenadher M , Kammoun S , Elleuch MH . Effects of a low-intensity dynamic-resistance training protocol using an isokinetic dynamometer on muscular strength and aerobic capacity after coronary artery bypass grafting . Ann Phys Rehabil Med 2013 ; 56 ( 2 ) : 85 – 101.
Pour aller plus loin
Afin d’approfondir vos connaissances sur l’utilisation de l’isocinétisme pour la rééducation, nous vous conseillons les lectures suivantes: Dvir Z . Application of isokinetics to muscle conditioning and rehabilitation. Isokinetics: Muscle Testing, Interpretation, and Clinical Applications. Churchill Livingstone; 2004. p. 75 – 102.
Vous venez de lire le chapitre 12 extrait de l’ouvrage Guide d’isocinétisme
Guide d'isocinétisme
L'évaluation isocinétique des concepts aux conditions sportives et pathologiques Pascal EDOUARD, Francis DEGACHE ISBN 9782294745911 2016

Guide d'isocinétisme