Bien débuter - Prise en charge de la douleur
17 décembre 2018

Par Anne-Claire Nonnotte
Nous vous proposons de découvrir la Fiche 55 sur Anesthésies locales et locorégionales de l'ouvrage Bien débuter - Prise en charge de la douleur

Bien débuter
Anesthésies locales et locorégionales
1 Anesthésie locale
L’anesthésie locale consiste à injecter un produit anesthésiant pour insensibiliser une zone limitée du corps sans que le patient ne perde conscience et ce, de façon réversible : par exemple, anesthésie locale chez le dentiste. L’injection se fait en infi ltration via la voie SC, avec un eff et rapide et de durée variable selon le produit utilisé (de 30 min à 4 h).
Le volume injecté est variable selon la zone à anesthésier, tout en respectant la posologie maximale autorisée. L’administration est à éviter si la zone est infectée.
La surveillance de ce type d’anesthésie est en fonction du produit administré. Elle peut aussi se réaliser par l’application d’une crème (anesthésie de surface) : par exemple, avant une prise de sang. Voir aussi : Fiche 56. Crème anesthésiante locale.
2 Analgésie péridurale
L’analgésie péridurale consiste à introduire un cathéter fin dans l’espace péridural (à l’aide d’une aiguille de Tuohy). Le but est d’injecter des anesthésiques locaux (associés ou pas à un adjuvant, ex. : morphinique ou clonidine) qui agissent par diffusion aux racines de la moelle épinière entraînant le bloc sensitif voire moteur et sympathique.
Ce cathéter est mis en place par le médecin anesthésiste (fig. 55.1).

Fig. 55.1. Mise en place d'un cathéter de péridurale.
Selon le type de chirurgie (thoracique, abdominale, des membres inférieurs), la ponction dans l’espace péridural permet d’analgésier diff érents métamères suivant le positionnement du cathéter dans cet espace (voir fig. 24.1) et de créer un bloc :
du système sympathique : attention, l’anesthésique local entraîne une vasodilatation dans le territoire concerné, pouvant conduire à une hypotension et une tachycardie de compensation. La prévention consiste en un remplissage vasculaire et l’administration d’un vasoconstricteur en cas de risque d’hypotension ;
sensitif : c'est le bloc recherché qui apparaît par blocage de la conduction nerveuse ;
moteur : il dépend de la concentration du produit et le niveau dépend du volume injecté dans l’espace péridural ; le bloc moteur n’est pas forcément recherché lors de la gestion de la douleur postopératoire.

Cette technique permet au patient de bénéficier d’une meilleure gestion de la douleur (impact sur le risque de chronicisation de la douleur), de récupérer plus facilement des perturbations liées à la chirurgie (iléus postopératoire, reprise du transit plus rapide) et par conséquent de diminuer la durée d’hospitalisation. Les médicaments utilisés sont des anesthésiques locaux (ropivacaïne) associés à des morphiniques et/ou de la clonidine ; cette association permet d’améliorer l’analgésie tout en maîtrisant les posologies administrées (diminution de la dose nécessaire).
L’administration peut se faire selon quatre modes :
en bolus seul ;
en perfusion continue ;
par analgésie contrôlée par le patient ( patient controlled epidural analgesia ou PCEA ).
par débit continu associé à un bolus programmé ( programmed intermittent epidural bolus ou PIEB ) ou des bolus à la demande. Il est à noter que pour une question de sécurité, les tubulures utilisées ont un code couleur (jaune) afin de ne pas les confondre avec les connectiques de la voie IV.

Certains patients ne peuvent pas bénéfi cier de ce type d’analgésie en raison de :
leur refus ;
un syndrome infectieux ;
une allergie aux anesthésiants ;
un trouble de l’hémostase ;
un trouble neurologique évolutif ;
une instabilité hémodynamique.
L’infirmière doit être formée spécifiquement et régulièrement à la surveillance de cette technique par un personnel habilité.
La surveillance comprend les items répertoriés dans le tableau ci-dessous.
Test chaud/froid
Le métamère est une zone cutanée qui correspond au territoire sensitif d’un nerf rachidien. Lors de l’injection de l’anesthésique, la surface devient insensible à la différence de température (diminution de la perception au froid). Le test se réalise avec un glaçon ou une poche de glace. Il consiste à poser le glaçon sur une zone (type la joue ou le haut du thorax) servant de « sensation de froid de référence », puis de remonter ou descendre le glaçon lentement et de demander au patient de signaler lorsqu’il ressent le froid. Il est important de procéder par hémicorps, pour vérifi er l’effi cacité bilatérale de la péridurale. Si la zone dépasse celle qui doit être anesthésiée, il faut prévenir l’anesthésiste, en particulier si l’atteinte est en T4 (blocage des muscles respiratoires) et T1 (blocage des nerfs cardio-accélérateurs).
Score de Bromage
Il permet d’évaluer le bloc moteur, si le niveau est ≥ 2, il faut prévenir l’anesthésiste : 0. motricité normale des membres inférieurs ; 1. flexion partielle du genou ; 2. pas de flexion du genou, flexion partielle de la cheville ; 3. bloc complet.
3 Rachianesthésie dite anesthésie intrathécale
Technique
La rachianesthésie consiste à faire une injection, par le biais d’une aiguille fi ne, en bas du dos en L4-L5, dans l’espace où se trouve le LCR (fig. 55.2).
Ce type d’ALR est fréquemment réalisé en obstétrique (pour les césariennes), pour certaines chirurgies des membres inférieurs ou en urologie.
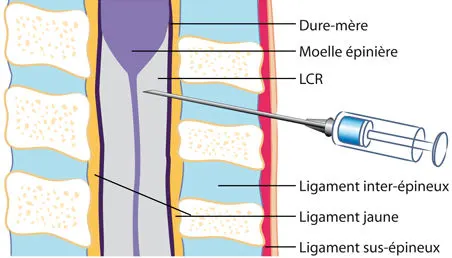
Fig. 55.2. Rachianesthésie : injection dans l'espace du LCR.
Contre-indications
Les principales contre-indications sont en cas de :
troubles de la coagulation ;
risques infectieux au niveau du point de ponction ;
durée longue de la chirurgie ;
pathologies cardiaques et neurologiques
instabilité hémo-dynamique ;
refus du patient et patient non coopérant.
Avantages et inconvénients
Les complications possibles sont les suivantes :
sensation de malaise (nausées/vomissements, sueurs) souvent liée à une hypotension et/ou une bradycardie ;
des céphalées : penser à la brèche de la dure-mère ;
possible rétention urinaire. Les avantages sont les suivants :
elle est mieux tolérée que l’anesthésie générale chez le patient fragile ;
elle provoque possiblement moins de troubles cognitifs postopératoires chez le sujet âgé.
4 Cathéter périnerveux
Technique
Il s’agit d’un dispositif médical qui est mis en place à proximité d’un tronc nerveux et permet d’administrer en continu ou en bolus un anesthésique local.
L’anesthésique local bloque le message sensitif douloureux et tactile (bloc sensitif) et peut bloquer les fibres motrices (bloc moteur) entraînant une paralysie transitoire.
La pose du cathéter est réalisée par l’anesthésiste avec asepsie sous échographie (ou stimulation électrique) à proximité du nerf (fig. 55.3).

Fig. 55.3. Matériel d'un cathéter périnerveux.
La première injection est réalisée par l’anesthésiste qui vérifie l’efficacité du bloc sensitivo-moteur.
Ce type de technique ne peut être réalisé en cas de :
refus du patient ;
anomalie de la coagulation ;
allergie à un anesthésiant local ;
infection à l’endroit du point de ponction ;
atteinte neurologique préexistante.
Complications
Hématome du point de ponction.
Déplacement du cathéter.
Ponction vasculaire.
Complications infectieuses.
Paresthésie voire lésion nerveuse si l’aiguille entre en contact avec le nerf.
Risque de pneumothorax, paralysie du nerf phrénique en cas de ponction en interscalénique.
Précautions et surveillance
Dépistage des eff ets de l’anesthésique local et appel du médecin anesthésiste le cas échéant.
Identification de la tubulure du cathéter périnerveux (étiquette colorée).
S’assurer du respect des voies d’administration : les AL ne doivent jamais être injectés en IV.
Le cathéter ne doit jamais être repositionné.
Surveillance pluriquotidienne : – des constantes (score douleur, température, tension artérielle, fréquence respiratoire, saturation artérielle en oxygène) ; – du point de ponction (absence de rougeur, d’oedème, de fuite), ; – du dispositif : intégrité, aucune fuite ; – du membre : pour les blocs sensitifs et moteurs, vasodilatation liée à l’AL (chaleur du membre), veiller à une installation adéquate (point d’appui, position vicieuse) avec surélévation du membre pour permettre un bon retour veineux ; – des effets secondaires ou toxicité des AL (voir tableau ci-dessous).

© 2018 Elsevier Masson SAS. Tous droits réservés.
Les auteurs Christine Berlemont Infirmière ressource douleur, formatrice, membre du conseil d’administration et co-responsable de la commission professionnelle infi rmière de la Société française d’études et de traitement de la douleur (SFETD)
Sylvie Moncayo Cadre de santé formateur, chef de projet transversal d’enseignement de la douleur des étudiants infi rmiers et aides-soignants en IFSI/IFAS
Vous venez de découvrir la Fiche 55 sur Anesthésies locales et locorégionales de l'ouvrage Bien débuter - Prise en charge de la douleur
Déjà parus dans la même collection Bien débuter - Cancérologie , par G. Lebozec, P. Hallouët, avec la coll. de C. Sire. Bien débuter - Cardiologie , par S. Dias, B. Nowak. Bien débuter - Plaies, cicatrisation et pansements , par L. Brigas-Dos Santos, T. Cittée, R. Le Trocquer, D. Pain.